Симптомы опухолей желудочков мозга (боковых и III). Опухоль головного мозга: изменения желудочков и подпаутинного пространства мозга
Как правило, характеризуются постепенно нарастающим течением и не относятся к заболеваниям ургентного характера. Однако в ряде случаев они могут протекать атипично, особенно у лиц пожилого и старческого возраста, приводят к большим диагностическим трудностям, в основном симулируя острые нарушения мозгового кровообращения или воспалительные заболевания.
Иногда опухоли длительное время протекают бессимптомно или проявляются умеренной головной болью, на которых не фиксируется внимание, и затем внезапно в связи с развившимся кровоизлиянием в опухоль (особенно злокачественную), наполнением или разрывом кисты, а также развитием отека и вклинения в большое затылочное отверстие или в тенториальную щель развиваются экстренные ситуации, в которых невропатолог может быть привлечен для диагностики и лечения.
Особенно атипично могут развиваться метастазы злокачественных новообразований внутренних органов, локализующиеся в оболочках или веществе головного мозга.
Опухоли желудочковой системы головного мозга . Острое развитие клинической картины опухоли мозга может наблюдаться при новообразованиях в желудочковой системе. Это касается в основном первичных вентрикулярных опухолей (эпендимомы, хориоидпапилломы и др.), которые долго могут не проявляться объективными симптомами, а субъективные признаки (головная боль, тошнота) до определенного времени могут быть умеренно выражены.
В этих случаях резкое обострение процесса бывает связано с блокированием ликворной системы смещающейся опухолью или разросшейся массой опухоли.
Опухоли IV желудочка встречаются чаще других, особенно в детском и юношеском возрасте. Резкое усиление головной боли с тошнотой и повторной рвотой может возникнуть при воздействии факторов, способствующих увеличению внутричерепного давления (физическое усилие, сильный кашель, акт дефекации, длительный наклон головы вниз и т. д.). При тщательном обследовании в таких случаях, как правило, удается обнаружить спонтанный нистагм (горизонтальный, ротаторный, иногда диагональный или смешанный), который может усиливаться при изменении положения больного, при повороте головы.
Иногда можно выявить парез взора в сторону, поражение черепномозговых нервов. При локализации опухоли в верхних отделах IV желудочка страдают V, VI, VII пары, при процессе в нижних отделах - XII, X, XI пары. Поражение VIII пары характеризуется появлением головокружения и нарушением статики. Иногда единственным симптомом опухоли IV желудочка является рвота без головной боли и вне связи с приемом пищи, а также икота, которые манифестируют клиническую картину новообразования. При опухолях IV желудочка в детском возрасте описаны висцеральные кризы (боли в животе, сопровождающиеся рвотой), что неправильно трактуется как аппендицит или другое заболевание; иногда производится оперативное вмешательство.
В тяжелых случаях выявляются мозжечковые симптомы с локомоторной атаксией, мышечной гипотонией, а также пирамидная недостаточность в виде повышения сухожильных рефлексов и двусторонних пирамидных знаков.
Особенно характерны вынужденное положение головы , а иногда и вынужденная поза, которые рано появляются при наличии кисты. Различают верхний и нижний варианты приспособительного положения головы и тела (И. С. Бабчин, И. П. Бабчина). Опухоли IV желудочка, сопровождающиеся нарушением ликвороциркуляции в области отверстия Мажанди, приводят к вынужденному положению с опущенной и приведенной к груди головой.
При затруднении ликворообращения через сильвиев водопровод более характерно приподнятое положение больного с запрокинутой назад головой. Насильственная смена положения головы в таких случаях обычно приводит к резкому усилению головной боли, появлению системного головокружения, рвоты, выраженных вегетативных расстройств (бледность, потливость), брадикардии, а иногда к развитию дыхательных расстройств. Этими симптомами характеризуются брунсовские приступы, нередко возникающие спонтанно при процессах в задней черепной ямке: опухолях, цистицерках IV желудочка и воспалительных процессах.
Окклюзионные нарушения , которые легко развиваются при опухолях IV желудочка, могут сопровождаться стволовыми приступами с тоническими судорогами в конечностях с явлениями децеребрации, иногда с отключением сознания.
При тщательном расспросе больных (если они в состоянии отвечать) или родственников иногда удается выявить, помимо головной боли, расстройства зрения, возникающие приступообразно, чаще в утренние часы с ощущением тумана, сетки перед глазами, что указывает, как правило, на высокий уровень внутричерепного давления и застойные явления на глазном дне.
Лечение рака мозга в онкоцентре Ихилов
В израильском онкоцентре Ихилов лечение рака мозга проводят ведущие специалисты страны. В их число входят нейрохирург профессор Рам, детский нейрохирург профессор Константини и др. Их клинический опыт - более 30 лет.
Диагностика рака мозга в онкоцентре Ихилов не ограничивается установлением локализации и размера опухоли. Кроме МРТ головного мозга, применяются и другие высокотехнологичные методы: ангиография сосудов, молекулярно-генетическая диагностика. Полное обследование пациента занимает 3-4 дня.
В зависимости от локализации опухоли , ее удаление производится с помощью стереотаксической радиохирургии или краниотомии. При краниотомии широко применяется интраоперационная флуоресцентная диагностика с 5-аминолевулиновой кислотой. Чтобы сохранить возможность контроля неврологических функций, используется краниотомия в сознании, под легкой седацией и местной анестезией. Такое нейрохирургическое вмешательство длится 3-5 часов.
Для удаления образований диаметром не более 3 см или опухолей, расположенных в труднодоступных местах, применяется радиохирургия.
Узнать методы и стоимость лечения рака мозга в израильском онкоцентре Ихилов -
Опухоли III желудочка головного мозга могут развиться из элементов стенок желудочка или сосудистого сплетения. Первичными опухолями III желудочка являются эпендимомы, хориоидные папилломы. В полости III желудочка могут также первично развиться арахнондэндотелиомы, эпидермоиды (холестеатомы, тератомы) и коллоидные кисты. Из вторичных опухолей в этой области чаще всего развиваются астроцитомы с исходным ростом их из области дна III желудочка. Эти опухоли врастают в его полость, постепенно распространяются, достигают часто больших размеров и нередко кистозно перерождаются. Несмотря на инфильтративный рост астроцитом дна III желудочка, нередко можно макроскопически обнаружить четкую границу между опухолью и прилегающей мозговой тканью. Редко в этой области наблюдаются нейроэктодермальные опухоли другой гистологической структуры.
Опухоли III желудочка встречаются редко. По данным Института нейрохирургии имени Н. Н. Бурденко, они составляют 1,8% всех опухолей головного мозга; по данным Института нейрохирургии имени A. Л. Поленова - 1,5%. По данным А. А. Арендта, среди 1200 опухолей головного мозга у детей опухоли III желудочка наблюдались у 42 (3,2%). Из 922 операций, произведенных у детей с опухолями головного мозга, 35 (3,8%) приходится на опухоли III желудочка. Опухоли этой области могут развиться в любом возрасте, чаще в молодом. Опухоли дна III желудочка (астроцитомы) наблюдаются преимущественно у детей и подростков.
Денди на основании анализа личных и литературных наблюдений отметил, что у больных с опухолями III желудочка заболевание протекает с явлениями повышения внутричерепного давления, с длительными ремиссиями, имеется зависимость развития приступов головной боли и рвоты, а также различных пароксизмов от перемены позы и положения головы и тела больного. Он отметил диагностическую ценность вентрикулографии в распознавании характера процесса и его локализации. Фултон и Бейли делят опухоли III желудочка на опухоли полости III желудочка и опухоли его дна.
Клиническая картина заболевания и его течение имеет много общего с клиникой опухолей желудочков мозга другой локализации.
Некоторые особенности клинического течения опухолей III желудочка зависят от исходного места роста опухоли, ее направления, распространенности опухоли, степени окклюзии ликворных путей и воздействия опухоли на образования дна III желудочка, перивентрикулярные и стволовые отделы мозга. Опухоль может оказать воздействие на зрительные бугры, подбугорную область, подкорковые узлы и средний мозг. Астроцитомы дна III желудочка могут прорастать хиазму, срастаться с нею, растягивать и деформировать ее. Опухоль может прорастать стенки желудочка и распространяться на основание мозга. Нередко одновременно обнаруживается базальный или перивентрикулярный энцефалит.
Длительность заболевания от момента выявления первых симптомов до поступления под наблюдение и операции колеблется в широких пределах: от нескольких месяцев до 3-5 лет. Среди наблюдений О. С. Успенской имеется больной, у которого длительность заболевания была равна 11 годам. Необходимо, однако, учесть, что заболевание длительное время протекает бессимптомно и первые симптомы выявляются лишь после латентного периода по мере нарастания ликвородинамических нарушений и вторичной гидроцефалии.
Заболевание чаще всего начинается с головных болей в области лба или затылка, разлитых головных болей или приступов головной боли и рвоты. В этой стадии заболевания у одних больных обнаруживаются застойные соски различной степени, у других - застойные соски с вторичной атрофией зрительных нервов. При опухолях дна III желудочка нередка первичная атрофия зрительных нервов, которая иногда сочетается с застойными сосками. В этой же стадии заболевания на краниограмме можно найти вторичные изменения в костях основания и свода черепа, а у детей - расхождение черепных швов.
При длительно развивающихся окклюзирующих процессах, в частности при опухолях III желудочка, часто по анамнезу отмечается недлительный срок развития заболевания, особенно при развитии окклюзии у детей. Однако изменения на глазном дне, особенно на краниограмме, указывают, что эти изменения развились давно, иногда несколько лет назад, что не соответствует анамнестическим данным о длительности развития заболевания. Это совпадает и с мнением Денди, который полагает, что развитие опухоли III желудочка надо отнести к раннему периоду жизни больного.
Головные боли или приступы головной боли со рвотой наступают периодически с большими светлыми промежутками. Выявляется зависимость развития этих приступов от перемены позы и положения головы или туловища. Часто на высоте головной боли обнаруживается вынужденное положение головы, которое в последующем нередко остается стабильным. Больные предпочитают лежать одни на спине, другие - на животе, третьи - на том или другом боку. Иногда они предпочитают сидеть. В некоторых случаях на высоте приступа головной боли больные запрокидывают голову назад. Могут наблюдаться нарушения позы и положения только головы или головы и туловища. Иногда больному достаточно изменить позу или положение, чтобы приступ тут же прекратился.
При опухолях дна III желудочка нарушения позы и положения обычно выявляются в поздней стадии заболевания, наблюдаются реже и не так резко выражены, как при первичных опухолях III желудочка.
В основе внезапного развития вынужденного положения, приступов головной боли или других пароксизмов лежат ликвородинамические и циркуляторные нарушения. Не исключена возможность, что этому способствует подвижность первичных опухолей III желудочка, смещение которых усиливает блокаду ликворных путей.
Характерно для опухолей III желудочка появление на высоте приступа головной боли ряда новых, преходящих симптомов, вызванных воздействием опухоли на те или иные отделы III желудочка, соседние или более отдаленные образования мозга, включая средний мозг и стволовые отделы мозга. Выявляющиеся симптомы колеблются в своей интенсивности, изменчивы и непостоянны.
Изменения позы и положения головы или туловища нередко приводят к развитию ряда пароксизмов. У одних больных возникают приступы головных болей, на высоте которых могут выявиться нарушения сознания, обморочные состояния, двигательное беспокойство. У других - развивается приступ общей слабости, нарушения тонуса катаплектоидного типа: у больного «подкашиваются» ноги, он не в состоянии удержаться на ногах и падает. У третьих, чаще всего у детей, имеет место приступ децеребрационной ригидности. Редко развиваются эпилептические припадки, которые чаще наблюдаются у больных с опухолями дна III желудочка. Иногда отмечаются приступы патологической сонливости. Описанные выше пароксизмы могут возникнуть также спонтанно, независимо от изменения позы и положения. Некоторые пароксизмы сопровождаются гипертермией и вегетативно-сосудистыми нарушениями. Появляются разлитые красные пятна на лице и верхней части туловища, иногда обильное потоотделение. У ряда больных, особенно в поздней стадии заболевания, выявляются нарушения сердечной деятельности и дыхания. Те или иные пароксизмы, которые чаще всего связаны с блокадой ликворных путей, могут закончиться внезапной смертью больных. Срочно предпринятая в этих случаях, по жизненным показаниям, вентрикулярная пункция или наложение длительного дренажа бокового желудочка выводит больного из тяжелого состояния на тот или иной срок, достаточный, чтобы в последующем оперировать его в более благоприятных для него условиях.
У больных с опухолями III желудочка могут развиться те или иные психические нарушения. У одних может наблюдаться вялость, аспонтанность, подавленное настроение, иногда спутанность, нарушение ориентировки, корсаковоподобный синдром и сонливость; у других - эйфория, расторможенность, дурашливость, иногда двигательное беспокойство. Р. Я. Голант наблюдала больного, у которого на фоне сонливости, апатичности, иногда эйфории отмечались лабильные делириозные признаки. Различные вышеописанные варианты, а также нарушения ориентировки и корсаковоподобные состояния, колеблющиеся в своей интенсивности, описывает также О. С. Успенская.
Наряду с теми или другими изменениями со стороны глазного дна могут быть обнаружены изменения полей зрения, которые чаще всего наблюдаются при опухолях дна III желудочка. Развивается полная или неполная битемпоральная гемианопсия, реже - гомонимная. Учитывая, что опухоли дна III желудочка развиваются преимущественно у детей, исследование полей зрения у которых в ряде случаев затруднено, необходимо в этих случаях производить целеустремленные повторные исследования, чтобы выявить эти нарушения.
Из других черепномозговых нервов могут быть обнаружены нарушения обоняния, реже гипестезия на лице, снижение корнеальиых рефлексов, поражение глазодвигательных нервов, чаще отводящего, редко периферический парез лицевого нерва. Степень поражения тех или иных черепномозговых нервов колеблется в своей интенсивности и нередко выявляется или усиливается на высоте окклюзионных приступов. Функциональные нарушения пораженных нервов более стойки при опухолях дна III желудочка.
По мере роста опухоли, заполнения ею полости III желудочка могут обнаруживаться легкие двигательные нарушения в различных сочетаниях, то в ногах, то по гемитипу или в одной конечности. Реже наблюдаются парестезии как в лице, так и в конечностях или легкие выпадения чувствительности. Могут иметь место нарушения тонуса по экстрапирамидному типу, иногда в сочетании с гипотонией, чаще всего у детей. У некоторых больных развиваются амимия, общая скованность, нарушения походки, гиперкинезы и рефлексы орального автоматизма, которые чаще наблюдаются при первичных опухолях III желудочка.
По наблюдениям О. С. Успенской, эндокринно-обменные нарушения при опухолях III желудочка встречаются так же часто, как и при опухолях боковых желудочков, и редко являются ведущими симптомами в клинической картине заболевания. Чаще наблюдается гипофункция половых желез (отсутствие полового влечения, импотенция, аменорея, недостаточное развитие вторичных половых признаков). Редко бывает преждевременное половое созревание. Обычно эти нарушения сочетаются с ожирением по адипозогенитальному типу и нарушениями углеводного и водного обмена. Редко наблюдается полидипсия и полиурия, булимия или анорексия. Уже в раннем периоде заболевания у некоторых больных может быть выявлена различная патология сна, из которого они легко выводятся. Наблюдаются нарушения терморегуляции в виде легкой субфебрильной температуры или гипертермия на высоте окклюзионных приступов. Редко имеют место преходящие нарушения артериального давления как в сторону гипертонии, так и гипотонии. Эти нарушения могут быть асимметричными.
Из менингеальных симптомов часто наблюдается симптом Кернига без ригидности затылочных мышц. Менингеальные симптомы также колеблются в своей интенсивности и нарастают на высоте окклюзионных приступов.
Отмечаются те или иные изменения в сухожильных рефлексах, наличие патологических рефлексов, повышение тонуса, реже его понижение или дистония.
По мере роста опухоли, распространения ее кзади могут наблюдаться симптомы воздействия опухоли на образования среднего мозга и мозжечковой системы. Обнаруживается парез взора вверх, реже в стороны, зрачковая арефлексия или симптом Аргайл-Робертсона, редко птоз, потеря или снижение слуха на камертоны и шепотную речь. Нередко выявляются атактические нарушения, нарушения статики и походки.
В течение заболевания эти симптомы также колеблются в своей интенсивности и обычно более выражены у детей.
На краниограммах обычно находят вторичные изменения, характерные для длительно существующей окклюзионной гидроцефалии. У детей можно установить различную степень расхождения черепных швов. Редко на краниограммах выявляется различная степень обызвествления опухоли. Из 21 больного с опухолями III желудочка Денди обнаружил обызвествление у пяти, О. С. Успенская из 48 больных - у двух.
По сравнению с первичными опухолями III желудочка при опухолях дна его значительно чаще наблюдается повышенное содержание белка в спинномозговой жидкости, который иногда может достигать значительных цифр. Гиперальбуминоз сочетается с небольшим плеоцитозом. Нередко такие же изменения обнаруживаются и в желудочковой жидкости. Необходимо, однако, учесть, что отсутствие этих изменений, наличие незначительной патологии в ликворе или нормальный состав жидкости не исключают наличия опухоли III желудочка.
На электроэнцефалограмме обычно обнаруживаются общемозговые изменения. Иногда удается установить глубинность локализации патологического очага и близость его к средней линии.
Заболевание обычно протекает с длительными ремиссиями. К моменту поступления больных в стационар у них имеется выраженная картина окклюзионной гидроцефалии, уровень которой не всегда легко установить. Диагноз нередко колеблется между краниофарингиомой , опухолью III желудочка или задней черепной ямки. В основе ошибочных заключений чаще всего лежат трудности оценки нарушений тонуса, координационных и стато-кинетических нарушений в связи с трудностями дифференциации стволовых проявлений от мозжечковых, которые нередко сочетаются между собой. В этих условиях локальный диагноз чаще всего может быть уточнен путем применения вентрикулографии. Правильная трактовка вентрикулограмм возможна только в случаях, когда в желудочковую систему вводится достаточное количество воздуха. Необходимо, однако, учесть, что в некоторых случаях вентрикулография не всегда может разрешить клинические затруднения как в уточнении уровня окклюзии, так и характера процесса.
Во избежание развития тяжелых осложнений после вентрикулографии целесообразно по уточнении диагноза оперировать больного в тот же день, а при невозможности или ухудшении состояния больного установить длительный дренаж боковых желудочков.
Все раковые опухоли головного мозга делятся на три основных вида – внутримозговые, внемозговые и внутрижелудочковые новообразования. Выделяют также промежуточные и дополнительные виды заболевания, при этом симптомы могут говорить о наличии первичной или вторичной формы заболевания. Особого внимания в этом отношении заслуживают внутрижелудочковые опухоли головного мозга – вторичная внутримозговая онкология.
Внутрижелудочковые опухоли располагаются в желудочках головного мозга, а в систему желудочков входят боковые, 3-й и 4-й желудочки. Сложность лечения заболевания с очагом в данной области зависит от локализации опухоли, при этом новообразования, возникшие в полушарии головного мозг, и прорастающие в стенку желудочка не являются внитурижелудочковыми. Это вторичные опухоли желудочков, которые удалить полностью нет возможности, при этом опухоли боковых и 3-го желудочков, возникающие из хориоидного оплетения, эпендимы или субэпендимарного слоя, операбельны, и большая часть их не имеет злокачественности.
При возникновении новообразования в желудочке головного мозга нарушается свободная циркуляция ликвора – цереброспинальной жидкости желудочков. Понять это можно по первым симптомам заболевания, а чаще всего у больных появляются сильные головные боли, тошнота и рвота, что связано с излишним скоплением ликвора. В этом случае требуется операция на внутрижелудочковую проводимость. Ее успех зависит от локализации и размера опухоли.
В числе заболеваний, возникающих внутри желудочков, можно выделить эпендиму, растущую в полости желудочка, хориоидпапиллому, или доброкачественную опухоль, происходящую из эпителиальных клеток сосудистых сплетений. Также различают менингиому, возникающую в паутинной оболочке мозга, коллоидную кисту – доброкачественная опухоль, передаваемая, как правило, по наследству, краниофарингиому – еще одно врожденное заболевание, возникающее довольно редко.
Опухоль желудочка мозга доставляет немало хлопот больному, при этом не каждое новообразование можно успешно оперировать, хотя в НИИ им. Н. Бурденко не привыкли уступать заболеваниям, каким бы сложным они ни были. Большую сложность, в частности, может вызывать опухоль третьего желудочка головного мозга, что объясняется сложностью вскрытия 3-го желудочка с целью получения визуального обзора полости желудочка. Между тем, при удалении коллоидной кисты третьего желудочка таких сложностей не возникает, как правило.
Злокачественное новообразование желудочка мозга чаще всего имеет крупный размер и небольшую ножку, которая связывает опухоль с мозговой тканью, поэтому они, в большинстве своем, считаются операбельными. Большая часть из них, к тому же, не имеют злокачественности, однако подходить к лечению надо серьезно, а начинать его только после тщательно проведенной диагностики. На основании результатов МРТ, компьютерной томографии и других исследований, нейрохирурги НИИ им. Бурденко, проведут консультацию и примут решение относительно необходимости оперативного вмешательства или разработают другую схему лечения заболевания.
Новообразования головного мозга прочно занимают второе место среди онкологической патологии и причин смерти у детей с онкологическими заболеваниями, уступая по частоте только поражениям кроветворной и лимфатической систем. Опухоли III желудочка являются относительно редкой группой новообразований головного мозга. По данным ряда авторов, они составляют от 1,5% до 2 – 5%. Наиболее частыми новообразованиями III желудочка у детей являются субэпендимарные гигантоклеточные и пилоцитарные астроцитомы, нейрофибромы, герминомы, глиомы, краниофарингиомы, папилломы и пинеальные новообразования. У взрослых наиболее часты коллоидные кисты, метастазы, лимфомы, менингиомы, глиомы и пинеаломы. По данным разных авторов, в пинеальной области локализуются от 0,5 до 1% от всех верифицированных опухолей головного мозга. Частота возникновения опухолей пинеальной области у детей выше, чем у взрослых, и доходит до 2 – 6% от всех интракраниальных новообразований. Существует четкая региональная зависимость частоты обнаружения герминативно-клеточных опухолей. Так, в азиатских странах, а именно в Японии, отмечается самая высокая частота встречаемости этих опухолей, достигая 5 – 15% от всех выявляемых опухолей. Объяснения этому феномену до настоящего времени нет. Опухоли из пинеальной паренхимы составляют 17%, герминогенные опухоли диагностируются в 40 – 65% случаев и глиальные опухоли встречаются в 15% опухолей этой локализации. Паренхиматозные пинеальные опухоли чаще встречаются у детей первого десятилетия жизни, герминогенные опухоли чаще диагностируются у подростков, преимущественно мальчиков. Астроцитомы этой локализации имеют два возрастных пика: от 2 до 6 лет и с 12 до 18 лет.
Глиомы зрительных нервов и хиазмы составляют 3 – 5% от всех интракраниальных опухолей у детей. Более 75% опухолей, поражающих зрительные нервы, встречаются в течение первого десятилетия жизни с пиком в первые 5 лет и 90% возникают к возрасту 20 лет, поражения хиазмы более часто регистрируются у старших детей. Приблизительно 20% детей с глиомами хиазмы зрительных нервов страдают нейрофиброматозом I типа, и ряд исследователей утверждают, что прогноз у таких детей благоприятнее, чем у больных без нейрофиброматоза I типа. По другим данным, частота возникновения глиом хиазмы составляет 5 – 10%. Гистологически эти опухоли обычно низкозлокачественные фибриллярные или пилоцитарные астроцитомы. Их микроскопические признаки фактически идентичны таковым при классической мозжечковой астроцитоме и других срединных пилоцитарных опухолях. Признаки злокачественного роста встречаются редко. Среди всех первичных опухолей головного мозга у детей краниофарингиомы составляют 8,2% – 13% и являются самыми распространенными (40%) супратенториальными опухолями, и приблизительно 1/3 из них локализуются в III желудочке (интравентрикулярные и экстра-интравентрикулярные краниофарингиомы). По данным А.Ю Улитина (1997), в Санкт-Петербурге краниофарингиомы составили 1,8% от всех верифицированных опухолей головного мозга. Краниофарингиомы – наиболее частые опухоли супраселлярной области неглиального происхождения у детей и составляют 54% от всех опухолей супраселлярной области в детском возрасте и 20% – у взрослых. Наибольший пик заболеваемости – в возрасте 5 – 10 лет, у взрослых в 40 – 50 лет. Существенных половых различий не отмечается.
МОРФОЛОГИЯ ОПУХОЛЕЙ III ЖЕЛУДОЧКА
Морфология опухолей III желудочка различна. В передних отделах желудочка чаще наблюдаются коллоидные кисты, которые относятся к дизэмбриогенетическим новообразованиям. Ранее считалось, что они являются дериватами нейроэктодермы (парафиза – эмбриональной структуры, представляющей собой карман между конечным мозгом и передними отделами среднего мозга), однако больше данных, свидетельствующих об их энтодермальном происхождении. Они имеют эпителиальную выстилку и характерное слизистое содержимое и чаще встречаются у взрослых. Макроскопически коллоидные кисты представляют собой округлые или овальной формы образования, диаметр которых колеблется от 0,3 до 4 см. Киста имеет плотную капсулу с гладкой стенкой и вязкое содержимое зеленовато-серого цвета. В последнее время установлено их энтодермальное происхождение.
Эпендимомы возникают из внутренней выстилки желудочков мозга и составляют 5 – 10% всех опухолей ЦНС. Из них 2/3 возникают в задней черепной ямке, 10% – в спинномозговом канале и остальные – супратенториально в боковых и III желудочке. В пределах III желудочка эпендимарные опухоли преимущественно локализуются в его задних отделах, макроскопически имеют вид узла с преимущественной локализацией в полости желудочка. Хорошо отграничены от мозга, однако на отдельных участках они прорастают мозговое вещество. Глубина прорастания зависит от злокачественности. Эпендимомы имеют хорошо визуализируемые границы, в связи с чем возможно их тотальное удаление. Имплантационные метастазы злокачественных эпендимом редки. По данным R.I. Ernestus (1996), у детей частота эпендимом – 18,6%, менее чем астроцитом и медуллобластом (соотношение по полу 6:5 с преобладанием мужчин).
В пинеальной области встречаются: опухоли из зародышевых клеток – герминома, тератома (или эпидермоид, дермоид), тератома со злокачественной трансформацией, эмбриональная карцинома, эндодермальная синусовая опухоль, хориоидкарцинома и смешанные опухоли из зародышевых клеток; опухоли из пинеальной паренхимы – пинеалома, пинеоцитома, пинеобластома; глиомы и опухоли из velum interpositum – менингиомы, гемангиоперицитомы, ангиомы, кисты, реже – пинеоцитомы.
Пинеаломы и герминомы, по данным того же автора, могли находиться в супраселлярно-гипоталамической области и в других отделах. Пинеобластомы имеют инвазивный характер роста, часто метастазируют и по своему гистологическому строению и степени злокачественности близки к медуллобластомам. Пинеалоцитомы – хорошо отграниченные доброкачественные опухоли, часто имеют капсулу и кисты. Хориоидкарциномы и опухоли желточного мешка имеют вид больших инфильтрирующих образований, которые рано диссеминирют по спинномозговому каналу и в 10% случаев метастазируют за пределы ЦНС (в кости, легкие, лимфатические узлы).
Менингиома является весьма редким новообразованием этой области, особенно в детском возрасте. Их частота составляет 1,5 – 2,5%.
Краниофарингиомы, локализующиеся в этой области, часто кистозные, располагаются в полости III желудочка, проникают в боковые желудочки, экстравентрикулярно и нередко достигают гигантских размеров. В мировой литературе имеется одно сообщение о диагностике краниофарингиомы пинеальной области, случайно выявленное на аутопсии у женщины 58 лет, погибшей при пожаре, и второе наблюдение – в нашей клинике. Герминомы происходят из эмбриональных клеток, 20% из них располагаются в супраселлярной области, вовлекают дно и стенки III желудочка, могут первично исходить из базальных ганглиев. Герминомы могут метастазировать в стенки желудочков и базальные цистерны.
По гистологической структуре опухоли дна III желудочка почти все астроцитомы, чаще всего низкозлокачественные ювенильные пилоцитарные и иногда фибриллярные астроцитомы. Наши данные подтверждают это утверждение. Астроцитомы данной локализации – доброкачественные нейроэктодермальные опухоли, гистологическая структура которых не меняется в большинстве наблюдений на протяжении многих лет роста до и после оперативных вмешательств. Макроскопически астроцитомы в большинстве случаев плохо отграничены от окружающей ткани, гомогенные. Пилоцитарные астроцитомы имеют вид узла сероватого цвета. Границы опухоли достаточно четкие, довольно часто обнаруживаются кисты. В пилоцитарных астроцитомах много сосочков, иногда обнаруживаются опухоли с выраженным ангиоматозом.
Гамартомы гипоталамуса обоснованно относятся к порокам развития, располагаются между воронкой гипофиза и мамиллярными телами, гистологически состоят из ткани, сходной с гипоталамусом. Выделяют гормонально-активные и гормонально-неактивные формы.
Хориоидпапилломы составляют менее 1% (0,65% по нашим данным) всех интракраниальных опухолей и только менее 10% из них локализуются в III желудочке. Чаще всего эти опухоли возникают как функционирующие внутрижелудочковые папилломы крыши III желудочка, секретирующие спинномозговую жидкость. Опухоли сосудистых сплетений имеют довольно медленную скорость роста и достигают большого размера. Макроскопически имеют вид узла с мелкогранулярной дольчатой поверхностью (вид цветной капусты), темно-красного цвета, плотной консистенции, с преимущественной локализацией в просвете желудочка. Карцинома сосудистых сплетений – более агрессивная опухоль, составляющая 10 – 20% всех опухолей сосудистых сплетений. Справедливо считается, что хориоидкарциномы могут прорастать мозговое вещество на большом протяжении. Эта опухоль характеризуется чертами, свойственными анапластическим опухолям, и имеет склонность к диффузному экстракраниальному распространению. Хотя и папилломы сосудистых сплетений могут распространяться за пределы черепа, но их депозиты доброкачественного характера и, как правило, бессимптомны. Хориоидкарциномы имеют тенденцию к формированию имплантационных метастазов, которые обычно клинически проявляются на протяжении первых месяцев после операции.
В литературе имеются сообщения о 23 кавернозных мальформациях III желудочка.
В III желудочке могут встречаться также гемангиобластомы, метастатические медуллобластомы, глиобластомы, эпидермоидные кисты.
Классификация опухолей III желудочка
Общепринятым на данном этапе развития нейрохирургии является деление новообразований III желудочка на опухоли передних отделов, опухоли задних отделов (граница massa intermedia) и опухоли дна III желудочка.
Рис. Схематическое изображение локализации новообразований III желудочка.
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ ОПУХОЛЕЙ III ЖЕЛУДОЧКА
Клиническая диагностика опухолей III желудочка чрезвычайно трудна ввиду наличия в клинической картине заболевания весьма скудной очаговой симптоматики и развития почти одних лишь общемозговых симптомов (гидроцефально-гипертензионные явления, головные боли, застойные диски зрительных нервов).
В 1910 году появилась первая обобщенная работа по опухолям III желудочка, в которой Weisenburg анализирует 30 наблюдений (27 литературных и 3 собственных, из них 5 детей). И приходит к выводу, что для опухолей III желудочка нет специфических симптомов, а диагноз во всех случаях был установлен на аутопсии. Наиболее значимой работой по этой проблеме явилась вышедшая в 1933 г монография W. Dandy, в которой автор на основании 68 наблюдений (21 собственное и 47 литературных) анализирует клиническое течение и методики оперативного удаления опухолей III желудочка.
Всеми признано, что опухоли III желудочка долгое время протекают бессимптомно и только по мере роста и заполнения полости III желудочка, сдавления паравентрикулярных образований создают окклюзию ликворных путей и проявляются характерными клиническими симптомами. Хотя клиническая картина опухолей III желудочка зависит от локализации новообразования в пределах желудочка, ведущим в клинической картине заболевания является синдром внутричерепной гипертензии. И начало заболевания в большинстве случаев характеризуется появлением общемозговых симптомов (приступообразные головные боли, рвота, застойные явления на глазном дне), которые в большинстве случаев остаются ведущими в клинике заболевания.
Особенности клинического течения зависят от исходного пункта роста опухоли, ее направления, степени окклюзии ликворных путей и воздействия опухоли на образования III желудочка, а также на паравентрикулярные и стволовые отделы мозга. Краниобазальные симптомы поражения черепных нервов обусловлены гидроцефальным растяжением боковых и III желудочков с придавливанием черепно-мозговых нервов к костям основания черепа и крупным сосудам основания мозга. Хронический базальный арахноидит, нередко сопутствующий опухолям III желудочка, также иногда является причиной поражения отдельных черепно-мозговых нервов.
В известной степени клиническая картина опухолей III желудочка зависит от локализации опухоли в пределах желудочка, однако, можно отметить много общего для всей группы этих новообразований. Для них характерен синдром внутричерепной гипертензии. Начало заболевания при опухолях III желудочка во многом характеризуется появлением общемозговых симптомов (головные боли, рвота, застойные диски зрительных нервов), которые в большинстве случаев остаются ведущими в клинической картине заболевания. Менингеальные симптомы, обусловленные тоническими рефлексами, наблюдаются довольно часто. Характерным является диссоциация между постоянным и выраженным симптомом Кернига при слабой ригидности затылочных мышц. Некоторые авторы отмечают вынужденное положение головы или туловища, которые появляются в более поздние сроки заболевания, особенно во время приступов головных болей. Проявлений заболевания такого характера мы не встречали на нашем материале.
Характерным для опухолей задних отделов III желудочка является сочетание гипертензионного и четверохолмного синдромов. Первыми и ведущими симптомами у данной категории больных являются симптомы внутричерепной гипертензии с ранним развитием окклюзионной гидроцефалии. Патогномоничным для опухолей задних отделов III желудоча и пинеальной области является четверохолмный синдром, наблюдающийся в 50 – 87% случаев. Нередко при этих опухолях отмечается мозжечковая симптоматика, свидетельствующая о каудальном распространении опухоли. Встречаются также эндокринные расстройства, которые наиболее часто представлены синдромом преждевременного полового развития.
Клиника опухолей дна III желудочка складывается из эндокринных гипоталамических расстройств, поражения хиазмы, гипертензионного синдрома и поражения турецкого седла. Первыми признаками заболевания могут быть либо указанные симптомы изолированно, либо в сочетании, либо они могут варьировать в значительной степени. При краниофарингиомах III желудочка отмечается снижение остроты зрения, гипоталамо-гипофизарные расстройства, адипозогенитальный синдром, отставание в росте, несахарный диабет, нарушение сна и др. При глиомах зрительных путей на первый план выступают офтальмологические симптомы (снижение остроты зрения, нистагм, экзофтальм 43 – 88%), эндокринно-обменные нарушения (задержка роста, преждевременное половое развитие, несахарный диабет, 20 – 26%), гипертензионные головные боли (15 – 28%), еще реже – судорожный синдром, психические нарушения, парезы, (5 – 10%), а ассоциированность с нейрофиброматозом (13 – 29%). Гипталамические гамартомы, разделенные на два типа, по данным МРТ, (парагипоталамические и интрагипоталамические), характеризуются симптомами преждевременного полового развития при парагипоталамической и трудно поддающимися лечению припадками с задержкой умственного развития и поведенческими расстройствами при интрагипоталамической гамартоме.
Основными проявлениями заболевания при опухолях передних отделов III желудочка являются симптомы, характерные для окклюзии ликворных путей (симптомы внутричерепной гипертензии), в виде нарастающих по своей интенсивности головных болей, рвоты, застойных явлений на глазном дне, а у части больных – гипертензионные кризы, которые могут протекать крайне тяжело, и даже быть причиной смерти. Коллоидные кисты отличаются длительным течением заболевания и медленным увеличением их объема.
Все многообразие клинических симптомов при первичных опухолях III желудочка В.А. Легконогов (1973) свел к следующим синдромам: гидроцефально-гипертензионному, пароксизмальному, перивентрикулярному, мез- и ромбэнцефальным и синдрому психических нарушений.
Динамика развития клинических симптомов может указывать на исходное место роста опухоли. Если, например, заболевание начинается с появления четверохолмного синдрома, то можно предположить, что опухоль исходит из пинеальной области, если с офтальмологической симптоматики, то можно предположить, что местом исходного роста опухоли была сама хиазма. В случае, когда заболевание манифестирует диэнцефальными и эндокринно-обменными нарушениями, можно предположить, что опухоль первично возникла в дне III желудочка.
По мере роста опухоли, заполнения ею полости III желудочка в клинической картине заболевания могут обнаруживаться двигательные и чувствительные нарушения, мозжечковая и стволовая симптоматика. При опухолях III желудочка могут наблюдаться те или иные психические расстройства, связанные с повышением внутричерепного давления и локализацией опухоли. Хотя типичных эпилептических припадков при новообразованиях III желудочка не встречается. Изредка развиваются эпилептические припадки, которые чаще наблюдаются при новообразованиях, исходящих из дна III желудочка. Они проявляются потерей сознания или сопровождаются судорогами тонического характера (диэнцефальные припадки). W. Dandy (1933) называет эти припадки «интермиттирующими приступами». Характерными компонентами приступов были явления чувствтительного раздражения или вазомоторные нарушения (ознобоподобные дрожания в виде кратковременных пароксизмов, обильное потоотделение, повышение температуры тела до 38 – 39 0 градусов).
Длительность заболевания от появления первых симптомов до поступления в клинику колеблется от нескольких суток до 15 лет.
Y. Sawamura et. al. (1995) сообщает об асимптомных кистах пинеальной области у женщин с пиком в возрасте 21 г. – 30 лет размерами >5мм, случайно выявленных при МРТ головного мозга, а на аутопсии же частота таких кист доходила до 25 – 40%.
ИНСТРУМЕНТАЛЬНАЯ ДИАГНОСТИКА ОПУХОЛЕЙ III ЖЕЛУДОЧКА
При диагностике опухолевого поражения необходимо, прежде всего, решить вопросы о локализации новообразования в пределах желудочка и преимущественном направлении роста опухоли, от чего непосредственно зависит выбор оптимального хирургического доступа и соответственно ближайшие результаты лечения.
Компьютерная и магнитно-резонансная томографии являются основными информативными методами исследования опухолей III желудочка, также как и других опухолей ЦНС. Предложенный в 70-х годах метод компьютерной томографии дает возможность с высокой точностью локализовать и устанавливать характер патологического процесса в мозге, выбрать адекватный метод их лечения.
КЛИНИЧЕСКИЕ НАБЛЮДЕНИЯ
Клиническое наблюдение 1. Больная К. 8 лет, поступила с жалобами на слепоту на правый глаз, выявленную случайно при осмотре в школе. На теле множественные коричневые пятна цвета «кофе с молоком» различной величины, на груди справа, на спине. Неврологически: двусторонняя пирамидная симптоматика. Vis: OD=светоощущение с носовой стороны; OS=1,0, почти полная височная гемианопсия. Расходящееся косоглазие. Слабость конвергенции. На глазном дне – однотонность диска правого зрительного нерва и резкое сужение артерий сетчатки обоих глаз.
На серии КТ головного мозга расширение, уплощение и деформация турецкого седла объемным гиподенсным образованием. Контуры его четкие, плотность однородная (+17 едН), без контрастного усиления. Размеры 3,0х2,5х2,2см. III желудочек компремирован, смещен кверху и влево.
На МРТ головного мозга – объемное образование 2,6х3,3х2,9см в ХСО с бугристыми контурами, неоднородной структуры. Компремирует дно III желудочка с его инфильтрацией. Хиазма не визуализируется. Латеральные отделы новообразования прилежат к кавернозным синусам и смещают в стороны сонные артерии. Локальный двусторонний отек в зоне подкорковых ядер. Супраселлярные цистерны деформированы и резко сужены.


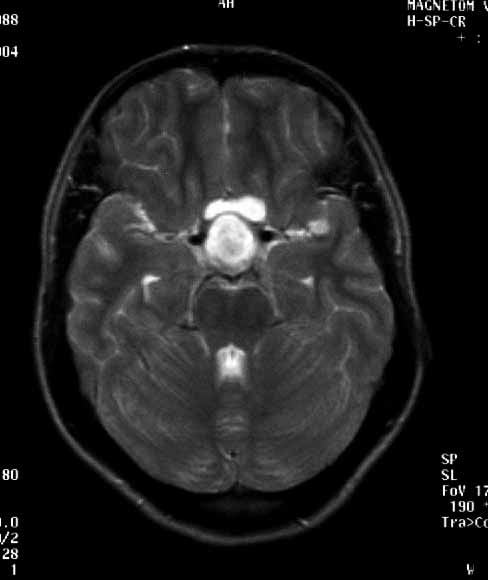
Рис. МРТ больной К. до операции.
Операция: правосторонняя краниотомия в лобной области, субтотальное удаление пилоцитарной астроцитомы хиазмы и правого зрительного нерва из субфронтального доступа.
Выписана без нарастания зрительных расстройств. Несколько расширилось поле зрения. Лучевая терапия в СОД 40Гр.
При обследовании через 3 г. данных за продолженный рост не получено (рис. 89).


Рис. МРТ той же больной в отдаленном периоде.
Клиническое наблюдение 2. Больной Ж. 12 лет, поступил с жалобами на периодические головные боли, диэнцефальные эпилептические припадки. Неврологически: очаговой симтоматики не выявлено. Vis: OD=1,0; OS=1,0. Поле зрения не изменено.
На серии КТ головного мозга расширение, уплощение и деформация турецкого седла объемным гиподенсным образованием. Контуры его четкие, плотность однородная (+19 едН), капсула накапливает контраст. Размеры 3,5х3,4х3,6см. создается впечатление, что III желудочек компремирован и смещен к верху.
На МРТ головного мозга определяется объемное образование 4,6х4,2х4,1см в области дна III желудочка с четкими контурами, неоднородной структуры с кистозными компонентами, компремирует и прорастает дно III желудочка. Капсула опухоли интенсивно накапливает контрастное вещество. Хиазма не визуализируется. Латеральные отделы новообразования прилежат к кавернозным синусам и обволакивают обе внутренние сонные артерии. Супраселлярные цистерны деформированы и резко сужены.

Рис. МРТ больного Ж. а – до операции, б – после операции.


Рис. МРТ больного Ж. в отдаленном периоде после операции.
Операция: правосторонняя кранитомия в лобной области, субтотальное удаление фибриллярной астроцитомы из субфронтального доступа.
Выписан без зрительных и эндокринных расстройств. Несколько расширилось поле зрения. Проведена химиотерапия нидраном в дозе 114 мг.
При наблюдении в течение 9 лет признаков продолженного роста опухоли не получено.
Клиническое наблюдение 3 . Больной С. 11 лет, поступил с жалобами на головные боли с рвотой, косоглазие и двоение по горизонтали. Длительность заболевания около 2 мес. Начало заболевания – головные боли с рвотой. Поступил в компенсированном состоянии. Состояние средней степени тяжести. Неврологически: нистагмоидные подергивания при крайних отведениях глазных яблок. Симптом Мажанди. Горизонтальный нистагм. Зрачки D>S, реакция на свет почти отсутствует. Сглажена левая носогубная складка. Симптом Мингацини. Глубокие рефлексы D>S, живые. Адиодохокинез слева. При пальце-пальцевой пробе левая рука отходит влево. На одной ноге не стоит. Симптом Кернига 145 0 . Ригидность затылочных мышц – на 1 поперечный палец. Голова наклонена влево. Vis: OD=0,8; OS=0,6, не корригируется. Резко выраженные застойные соски зрительных нервов обоих глаз. Поле зрения не изменено.

Рис. Предоперационные КТ головного мозга.
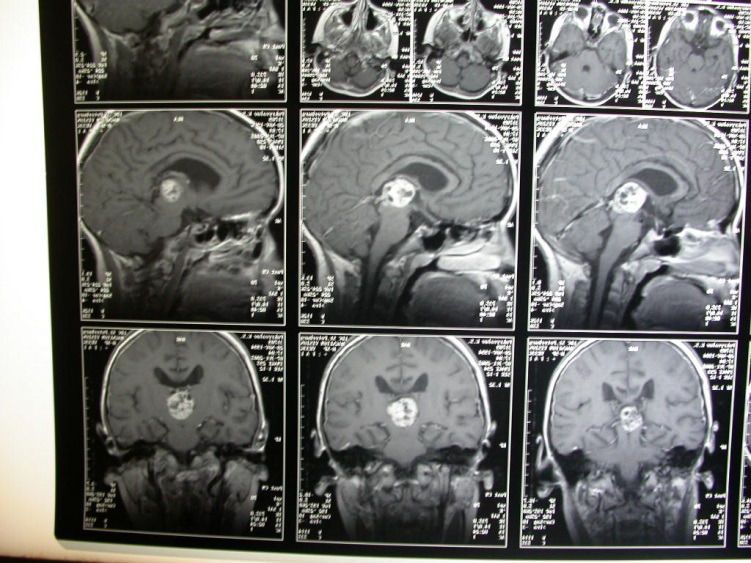



Рис. Предоперационные МРТ головного мозга.
На серии КТ головного мозга объемное образование задних отделов III желудочка, декомпенсированная окклюзионная тривентрикулярная гидроцефалия. Размеры 2,4х1,7х1,6см, содержит кальцификат. Задние отделы желудочка тампонированы опухолью. Боковые желудочки резко расширены. Резко выраженный перивентрикулярный отек.
На МРТ головного мозга – объемное образование задних отделов III желудочка 2,9х2,1х1,8см, неоднородной структуры, с четкими, ровными контурами, неравномерно, умеренно накапливающее контрастное вещество. Значительно расширены боковые желудочки
Операция: костно-пластическая трепанация задней черепной ямки, тотальное удаление тератомы из субтенториального супрацеребеллярного доступа.
Выписан в удовлетворительном состоянии, регрессировали застойные явления на глазном дне. Очаговых признаков поражения нервной системы, гипертензионной симптоматики при выписке не определялось.




Рис. Послеопрационные МРТ головного мозга через 1г.
Гидроцефалия регрессировала. Опухолевая ткань не выявляется.
Клиническое наблюдение 4. Больной М. 7 лет, поступил с жалобами на головные боли с тошнотой и рвотой, повышенную утомляемость, сонливость, двоение перед глазами. Длительность заболевания 1 мес. Начало заболевания – головные боли, сопровождавшиеся рвотой. Течение заболевания прогредиентное. По месту жительства после выявления на КТ головного мозга объемного образования III желудочка с окклюзионной гидроцефалией выполнено вентрикулоперитонеальное шунтирование. При поступлении состояние тяжелое, установка головы влево. Неврологически: незначительный парез взора вверх, негрубое расходящееся косоглазие, снижены корнеальные рефлексы, симптом Бабинского слева. Интенция при выполнении пальце-носовой пробы. (Глазная щель D>S, расходящееся косоглазие, диплопия, четверохолмный синдром, легкое нарушение координации, синдром Гертвига – Мажанди). Vis: OD=0,7; OS=0,7 cyl – 0,25 = 0,8-0,9. На глазном дне – осложненные застойные соски зрительных нервов. Поле зрения не изменено.
На серии КТ головного мозга – объемное образование задних отделов III желудочка, неоднородной структуры, размерами 3,2х2,8х2,9см. Боковые желудочки и передние отделы III резко расширены (дисфункция шунтирующей системы). Тень шунта в заднем роге правого бокового желудочка.
На МРТ – в проекции шишковидной железы определяется объемное образование неоднородной структуры с нечеткими границами, расположенное центрально и больше слева, интенсивно накапливающее контрастное вещество. Размеры 33х29х30мм. Полость III желудочка резко деформирована. Шунт в желудочке справа.


Рис. Дооперационные МРТ больного.
Операция: костно-пластическая трепанация в правой затылочной области с заходом за среднюю линию, тотальное удаление эпидермоида в сочетании с кавернозной ангиомой задних отделов III желудочка из субокципитального доступа с рассечением мозолистого тела в задней части.


Рис. Послеоперацинные МРТ больного.
Выписан в удовлетворительном состоянии, регрессировали застойные явления. При повторной госпитализации 28.10.1994 г. после предварительной пробы шунтирующая система удалена. Катамнез 8 лет, без очаговой симптоматики.
Клиническое наблюдение 5. Больной Б. 8 лет, поступил с жалобами на головные боли с рвотой, двоение перед глазами. Длительность заболевания около 1 мес. Начало заболевания с головных болей и рвоты. Поступил в тяжелом, компенсированном по витальным функциям состоянии переводом. По месту жительства выполнено вентрикулоперитонеальное шунтирование по поводу окклюзионной гидроцефалии, вызванной объемным образованием задних отделов III желудочка. Неврологически: сознание на уровне оглушения. Четверохомный синдром. Реакция на свет почти отсутствует. Положительный симптом Кернига (155 0). Двусторонний симптом Бабинского. Спонтанный нистагм. Vis: OD=0,3; OS=0,2, не корригируется. Постзастойные соски зрительных нервов обоих глаз. Синдром Парино. Поле зрения не изменено.
На серии КТ головного мозга – объемное образование задних отделов III желудочка. Размеры 3,1х3,5х3,2см, содержит кальцификат и кистозный компонент. Задние отделы желудочка тампонированы опухолью. Состояние после вентрикулоперитонеального шунтирования. Тень шунтирующей системы в переднем роге левого бокового желудочка. Субарахноидальные пространства расширены. Боковые желудочки не расширены.
На МРТ головного мозга объемное образование задних отделов III желудочка 3,8х4,1х3,2см, неоднородной структуры, с нечеткими, относительно ровными контурами и кистозным компонентом. Интенсивно и неравномерно накапливает контрастное вещество. Желудочковая система не расширена.

Рис. Дооперационные КТ головного мозга.

Рис. Дооперационные МРТ головного мозга.
Операция: 05.06.1997 г. костно-пластическая трепанация задней черепной ямки, тотальное удаление пинеоцитомы из субтенториального супрацеребеллярного доступа.
Выписан в удовлетворительном состоянии, регрессировали застойные явления на глазном дне, без очаговой симптоматики. Катамнез 5 лет, без признаков рецидива.

Рис. Послеоперационные МРТ того же больного.
Опухолевой ткани в зоне оперативного вмешательства не выявлено
Опухоли III желудочка бывают редко. Они встречаются чаще опухолей боковых желудочков, но реже опухолей IV желудочка. Опухоли III желудочка характеризуются ранним развитием гипертензионно-гидроцефального синдрома и глазными симптомами.
Рано развиваются застойные соски, симметричные на обоих глазах. Застойные соски могут быть осложнёнными из-за давления дна III желудочка на хиазму, вследствие чего появляются хиазмальные изменения поля зрения. Редко при локализации опухоли в области дна III желудочка сдавление ею хиазмы опережает подъём внутричерепного давления, а на глазном дне появляется простая атрофия зрительных нервов. Нормальное глазное дно бывает исключительно редко.
Острота зрения снижается медленно, симметрично на обоих глазах, но иногда падает почти внезапно. Возможны приступы резкого снижения остроты зрения в зависимости от положения головы, сопровождающиеся головной болью и головокружением.
Давление дна расширенного III желудочка на хиазму или обрастание её опухолью приводит к появлению хиазмальных изменений поля зрения, чаще битемпоральных, чем биназальных. Редко бывает гомонимная гемианопсия вследствие сдавления одного из зрительных трактов.
Повышение внутричерепного давления приводит к появлению параличей и парезов отводящего нерва с одной или с двух сторон, реже поражается глазодвигательный нерв.
При росте опухоли назад возможно поражение переднего четверохолмия с развитием вертикальных параличей или парезов взора. Обычно это параличи или парезы взора вверх.
Изредка как симптом на отдалении возникает нистагм из- за действия расширенной желудочковой системы на ствол мозга. Лечение опухолей III желудочка оперативное.
Скачать готовые ответы к экзамену, шпаргалки и другие учебные материалы в формате Word Вы можете в
Воспользуйтесь формой поиска
ОПУХОЛИ ТРЕТЬЕГО ЖЕЛУДОЧКА ГОЛОВНОГО МОЗГА
релевантные научные источники:
- Патофизиология злокачественных опухолей. Канцерогенез. Лекция
| Лекция(и) | 2017 | docx | 1.3 Мб
- Физиология с основами морфологии
| Ответы к зачету/экзамену | 2016 | docx | 17.87 Мб
Физиология – наука о функциях органов и тканей живого организма, процессах, обеспечивающих эти функции, их взаимосвязи, взаимозависимости в условиях адаптации к меняющейся внешней среде. Главные
- Методы математического моделирования для трехмерной рекострукции и функционального анализа желудочков сердца человека поданным эхокардиографии
Алпатов Алексей Викторович | Диссертация на соискание ученой степени кандидата технических наук. Рязань - 2003 | Диссертация | 2003 | Россия | docx/pdf | 9.96 Мб
Специальность 05.13.18 - Математическое моделирование, численные методы и комплексы програм; Специальность 05.11.17 - Приборы, системы и изделия медицинского назначения. Введение 4 ГЛАВА 1 МЕТОДЫ
- Энциклопедия народной медицины
Мазнев Н.И. | Энциклопедия народной медицины. / Изд. 7-е, испр. и доп. - М.: «Мартин», 2002. - 416 с., л. цв. ил. | Энциклопедия | 2002 | docx | 8.38 Мб
Энциклопедия народной медицины - объемный труд, выдержавший уже не одно издание и неизменно пользующийся спросом у читателей. Автор собрал и систематизировал более 2000 рецептов народной медицины по
- Шпаргалка к экзамену по неврологии
| Шпаргалка | 2016 | docx | 0.06 Мб
АЛЬТЕРНИРУЮЩИЕ СИНДРОМЫ БУЛЬВАРНЫЙ И ПСЕВДОБУЛЬБАРНЫЙ СИНДРОМЫ Геморрагический инсульт Ишемический инсульт Миотонические синдромы МОЗЖЕЧОК ОПУХОЛИ ГОЛОВНОГО МОЗГА ОПУХОЛИ СПИННОГО МОЗГА Острый
- Ответы по Оториноларингологии
| Шпаргалка | 2016 | docx | 0.28 Мб
1. Техника осмотра уха у детей. Нормальная отоскопическая картина. 2. Методы исследования функционального состояния слуховой трубы. 3. Острая и хроническая тубарная дисфункция. Этиология, роль в
- Ответы к экзамену по патологической анатомии
| Ответы к зачету/экзамену | 2016 | docx | 6.65 Мб