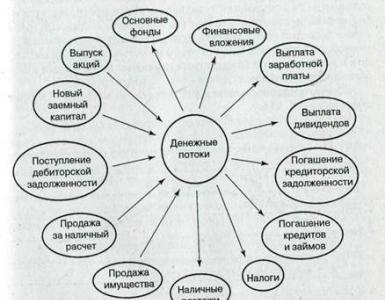
Поражение периферической нервной системы. Травмы периферических нервов
Содержание статьи
В мирное время поражение отдельных нервных стволов
наиболее часто связано с компрессией их в костных и костно-фиброзных каналах, а также под контрактурно напряженными мышцами. Воспалительное поражение отдельных нервных стволов (истинные невриты, плекситы или радикулиты) встречается исключительно редко. Оно возможно при распространении воспалительного процесса на нерв в зоне абсцесса, флегмоны, остеомиелита, эпидурита и пр. Чаще встречаются травматические повреждения - закрытые и открытые - нервных стволов, сплетений и корешков: сотрясение нерва, его ушиб, сдавление, растяжение или ранение.
Закрытые повреждения относительно часты в области плечевого сплетения. Это обусловлено рядом топографоанатомических отношений и большим объемом возможных движений в плечевом суставе.
Растяжение и разрыв стволов - сплетения наблюдаются при родовых травмах новорожденных. В случае «наркозных параличей» при резком запрокидывании руки выпадение функции сплетения связано не только с механическими воздействиями, но и с соответствующим нарушением кровоснабжения нервных стволов. Более тяжелое травматическое растяжение наблюдается при автомобильных авариях - отрыв проксимальных отделов сплетения или отрыв корешков от спинного мозга. О такой грозной локализации разрыва говорят параличи зубчатой и ромбовидной мышц, а также синдром Горнера на стороне поражения и жгучий характер болей в руке. То же сплетение может травмироваться и за счет сдавления (костные параличи). Компрессионный компонент имеет место и при наркозных параличах: сплетение сдавливается между ключицей и I ребром или же оно натягивается над головкой плеча (о поражении сплетения при скаленус-синдроме и при шейном ребре. По механизму сдавления поражается иногда и малоберцовой нерв при плохо наложенной неподвижной повязке. Известны и параличи от жгута. Иногда имеют место травматические повреждения за счет сдавления крестцового сплетения до и во время родов головкой плода. Сплетение может поражаться и при переломах костей таза.
В военной обстановке травмы периферических нервов, главным образом открытые, составляют 5-8% всех ранений. При их диагностике основной трудностью является установление характера повреждения - полного или неполного перерыва. Выяснение этого вопроса позволяет определить выбор средств лечения, в частности хирургического. Перерыв нерва возможен за счет размозжения, сдавления,. кровоизлияния в него. В этих условиях признаки якобы полного перерыва возможны и при анатомической сохранности нерва. Полное выпадение функции нерва в первые 2-3 нед после ранения не является доказательством его анатомического перерыва.
Полный перерыв нерва
При полном перерыве нерва наступают вялые параличи мышц, иннервируемых этим нервом. В соответствующих мышцах, начиная со 2-й недели, развивается атрофия, причем еще до появления атрофий на ЭМГ регистрируется картина «биоэлектрического молчания» - прямая линия. Нарушается скорость проведения вызванного импульса. Отмечается расстройство чувствительности в зоне иннервации данного нерва, но с учетом частичного взаимного перекрытия соседних иннервационных полей. Боль в этой зоне отсутствует не только при уколе, но и при резком сдавлении кожной складки. Появляются местные признаки паралича вазоконстрикторов - цианоз, снижение кожной температуры. Примерно по истечении 6 нед после заживления раны можно судить, происходит ли регенерация нерва. За указанный срок он должен отрасти (если считать по 1 мм в сутки) на 4 см, при этом должна сместиться граница, с которой механическое раздражение нерва воспринимается как боль. В тех случаях, когда такого смещения не произошло, следует считать, что для прорастания нерва имеется препятствие и соответственно требуются хирургическая ревизия и сшивание.Неполный перерыв нерва
При неполном перерыве нерва (за вычетом упомянутых ситуаций, когда он протекает под маской полного перерыва, или по миновании стадии временного выключения проводимости) клинические проявления выпадения функции сочетаются с признаками ирритации. Кроме болей выявляется гиперпатия. При постукивании проксимальнее зоны повреждения боли иррадиируют в дистальном направлении. Крайним выражением раздражения, окрашенным неприятными эмоциональными реакциями, являются каузалгические боли. Они встречаются почти исключительно в обстановке военного времени, особенно при ранении срединного и большеберцового нервов, богатых симпатическими волокнами, и характеризуются как интенсивностью, так и тягостным жгучим оттенком. Эти мучительные ощущения усиливаются от любого (даже дистантного) раздражения, их удается несколько уменьшить, погружая конечность в холодную воду или обкладывая ее мокрыми тряпками (симптом «мокрой тряпки»).Кроме двигательных и чувствительных нарушений, повреждение нерва сопровождается вазомоторными, секреторными, трофическими, а также мышечно-тоническими нарушениями-контрактурами. Они возникают как за счет непосредственного поражения мышц, связок и костей, так и вследствие раздражения нерва, особенно если он богат симпатическими волокнами. В результате длительной противоболевой защитной позы возможны анталгические контрактуры.
Картину травмы периферического нерва нередко осложняет одновременное ранение сосудов. Повреждение артерии само по себе вызывает ишемические нейропатии, «миозиты», изменения в жировой клетчатке сосудисто-нервного пучка.
Облитерация артерии может вызвать ишемический паралич и ишемическую контрактуру. Симптоматология поражения отдельных нервов, сплетений и корешков определяется, естественно, функцией иннервируемых тканей, мышц, кожи, кожных желез и др. Некоторые комплексы нервных стволов повреждаются одновременно и так часто, что они выделены как типичные сидромы. Таковы синдромы поражения плечевого сплетения (верхний, нижний и тотальный), поясничного и крестцового сплетений.
Верхний паралич Дюшенна - Эрба возникает при поражении верхнего первичного ствола плечевого сплетения (Cv-Cyi). Он характеризуется выпадением функции мышц проксимального отдела руки: дельтовидной, двух- и трехглавой, внутренней плечевой, плечелучевой и короткого супинатора. Явления раздражения и выпадения чувствительности локализуются в наружных отделах плеча и предплечья.
Нижний паралич Дежерин - Клюмпке возникает при поражении нижнего первичного ствола и характеризуется параличом мышц дистального отдела руки: сгибателей пальцев, кисти и ее мелких мышц. Явления раздражения и выпадения чувствительности локализуются в коже внутренних (ульнарных) отделов кисти и предплечья, возможна и гипестезия кожи всех пальцев.
Тотальный паралич или парез (в связи с поражением всего сплетения) выражается явлениями выпадения двигательных функций и чувствительности во всей руке. Поражения поясничного и крестцового сплетений проявляются вялыми параличами стопы, голени и аддукторов бедра, болями и гипалгезией кожи ноги.
Поражение корешковых нервов в полости крестца - синдром крестцовой елочки П. И. Эмдина - возникает вследствие воздействия новообразований или воспалительных процессов в области крестца.
Проявляется интенсивными болями в крестце и промежности, явлениями раздражения и выпадения чувствительности, а также тазовыми расстройствами.
Синдромы поражения периферических нервов
Лучевой нерв
При его поражении выше места отхождения ветвей возникает паралич всех иннервируемых им мышц; становятся невозможными разгибание предплечья, кисти и основных фаланг пальцев, супинация разогнутой руки (предварительно согнутое предплечье может быть супинировано за счет двуглавой мышцы). Невозможно и сгибание пронированной руки вследствие паралича плечелучевой мышцы. Если попытаться согнуть руку в локте против сопротивления, такое движение осуществляется без синергетического участия плечелучевой мышцы (при параличе разгибателей, обусловленного поражением сегмента или корешка Суп, эта мышца не страдает - она вместе со сгибателями предплечья иннервируется за счет сегмента Cvi). Пальцы согнуты в основных фалангах (разгибателями средних и конечных фаланг являются межкостные мышцы, иннервируемые локтевым нервом). Зона анестезии ограничивается обычно небольшим участком тыльной поверхности I пальца и промежутка между I и II пястной костями. При поражении нерва в средней трети плеча имеет место подобная же картина, но сохраняется функция разгибателей плеча - трехглавой и локтевой мышц. При ранении нерва в нижней части биципитальной ямки тотчас ниже места отхождения веточки к плечелучевой мышце сохраняется в достаточной мере сгибание предплечья, оказывается не поврежденным и длинный лучезапястный разгибатель. При ранении нерва в верхней трети предплечья у наружной стороны шейки лучевой кости никаких расстройств чувствительности не наступает, так как при этом поверхностная ветвь лучевого нерва не страдает. Не затрагиваются и оба лучевых разгибателя кисти: последняя разогнута, а пальцы согнуты в основной фаланге. Поскольку при этом из разгибателей кисти оказывается парализованным только локтевой, кисть отклоняется в наружную сторону.Локтевой нерв
При его поражении возникает слабость мышц, сгибающих кисть и отводящих ее в локтевую сторону, сгибающих конечные фаланги IV-V пальцев и приводящих I палец. Ограничивается подвижность V пальца, наступает гипотрофия гипотенара. Вследствие преобладания антагонистов парализованных мышц кисть принимает типичное положение: пальцы в основных фалангах резко разогнуты, а в остальных согнуты - «когтистая» или «птичья лапа». Больной не может царапать ногтем V пальца, играть на рояле, писать, щелкнуть II пальцем, сложить пальцы в положение «руки акушера», поймать мяч, считать деньги, удержать лист бумаги между мякотью I и II пальцев. Полная анестезия отмечается в области V пальца и гипотенара. Этот участок обрамляется поясом сохранной тактильной чувствительности, а кнаружи располагается пояс гипестезии. В границах кожной иннервации локтевого нерва наблюдаются расстройства и сложных видов чувствительности - вибрационной и проприоцептивной. В этой же зоне происходят вазомоторные, секреторные изменения, нарушается трофика кожи.Срединный нерв
При его поражении на уровне плеча возникает паралич иннервируемых им мышц: становятся невозможными пронация (даже при легком сопротивлении), сгибание кисти, I, II и III пальцев. Наступает гипотрофия тенара, I палец лежит рядом со II, кисть становится плоской, особенно при комбинации с поражением локтевого нерва, наблюдается так называемая обезьянья лапа. При невозможности оппозиции I пальца (нарушение иннервации мышцы, противопоставляющей I палец) больной может совершить его аддукцию, т. е. псевдооппозицию (сохранность иннервации - за счет локтевого нерва - мышцы, приводящей I палец). Из-за слабости сгибателей I пальца он не участвует в сжатии кулака, а также в «пробе мельницы»-при скрещенных пальцах невозможно вращение одного I пальца вокруг другого. При ранении нерва на предплечье (ниже места отхождения веточек к мышцам предплечья) парализуются только мышцы тенара при сохранности функции длинных сгибателей пальцев и расстраивается чувствительность на кисти. Так, сгибание I пальца, благодаря целости длинного сгибателя, оказывается возможным, нарушается только оппозиция, осуществляемая лишь посредством сгибания I пальца и встречного сгибания других пальцев. При этом пальцы касаются друг друга не мякотью, как при истинной оппозиции, а боковой и (или) дорсальной поверхностью. Гипестезия отмечается преимущественно на ладонной поверхности пальцев и кисти, не захватывая V палец, половину IV и тыльную часть I пальцев. Развиваются грубые трофические, секреторные и вазомоторные нарушения, гиперпатия и нередко - каузалгия.Мышечно-кожный нерв
Мышечно-кожный нерв отходит от наружного пучка плечевого сплетения. Его поражение делает невозможным сгибание предплечья в срединном положении или в положении супинации. В положении пронации оно возможно за счет плечелучевой мышцы. Узкая полоска анестезии отмечается на наружнопередней поверхности предплечья.Подмышечный нерв. Его поражение вызывает атрофический паралич мышц, отводящих и поднимающих плечо. Небольшой участок гипестезии находят в верхних отделах наружной поверхности плеча.
Из других нервов, отходящих от плечевого сплетения, относительно часто (из-за поверхностного расположения) поражается длинный нерв грудной клетки, который иннервирует переднюю зубчатую мышцу. Вследствие действия сохранных ромбовидной и трапециевидной мышц лопатка приближена к позвоночнику, а вследствие преобладания грудных мышц нижний угол ее отстает от грудной клетки. Особенно выявляется это отставание (крыловидная лопатка), если вытянуть руку вперед и попытаться ее поднять.
Малоберцовый нерв
При полном травматическом перерыве нерва наступает парез всех мышц, разгибающих стопу и пальцы, отводящих стопу. Приведение ее сохраняется за счет задней большеберцовой мышцы. Положение отвисания стопы довольно быстро фиксируется вследствие контрактур, развивающихся в антагонистических мышцах задней поверхности голени. Отвисание стопы вынуждает больного при ходьбе сильно поднимать ногу, чрезмерно сгибать ее в коленном и тазобедренном суставах, что делает походку очень характерной, похожей на шаг лошади или петуха - степпаж.Выявляется гипалгезия и анестезия по наружному краю голени и по тыльной стороне поверхности стопы.
Большеберцовый нерв
При его поражении невозможно сгибание стопы и пальцев и ограничено ее приведение. Вследствие преобладания перонеальных мышц она отведена кнаружи и несколько пронирована. Паралич межкостных мышц ведет к когтеобразному положению пальцев. Гипалгезия или анестезия выявляется в области подошвы, наружного края стопы и в зоне ахиллова сухожилия.Седалищный нерв
Этот крупный нервный ствол нередко повреждается при огнестрельных ранениях, при вывихах тазобедренного сустава, переломах бедра. Ранение его высоких ветвей к внутренней запирательной, близнечным и квадратной мышцам клинически выражается лишь легким ослаблением ротации бедра кнаружи. При поражении ствола седалищного нерва наступает полный паралич стопы и пальцев. Сгибание в коленном суставе становится также почти невозможно. Больному удается лишь слегка согнуть голень за счет мышц, иннервируемых бедренным нервом, причем только в том случае, если голень предварительно была слегка согнута. Походка резко затрудняется, так как отсутствует сгибание в коленном и голеностопном суставах. В результате развития мышечных атрофий голень и бедро на пораженной стороне становятся тоньше.Лечение травматических повреждений периферических нервов
Если нет полного перерыва нерва, то проводят консервативное лечение с использованием тех же тепловых и других физиотерапевтических средств, а также массажа и ЛФК, как и при поражениях нерва другой этиологии. При каузалгии назначают карбамазепин (финлепсин, тегретол), нейролептики, антидепрессанты.При сдавлении нерва осколком снаряда, отломком кости, плотными спайками, не поддающимся рассасыванию, производится невролиз, при перерыве нерва - его сшивание.
После сшивания поврежденного нерва восстановление функции происходит постепенно, от проксимальных отделов конечности к дистальным, по мере того, как прорастают к периферии регенерирующие аксоны из центрального отрезка. Двигательная функция начинает восстанавливаться в проксимальных участках через 6-9 мес после сшивания.
Если каузалгические боли не исчезают под влиянием консервативных воздействий, производят операцию на симпатическом стволе - преганглионарную перерезку или экстирпацию его ганглиев.
Периферическая нервная система – условно выделяемая часть нервной системы, находящаяся за пределами головного и спинного мозга, состоит из черепных и спинальных нервов, образующих шейно-плечевое и пояснично-крестцовое сплетения, а также нервов и сплетений вегетативной нервной системы, соединяющих центральную нервную систему со скелетной мускулатурой и внутренними органами.
Большинство неврологических заболеваний, связанных с периферической нервной системой, включают в себя нарушение работы периферических нервов и связанных с ними мышц. Соответственно, при патологии нерва могут страдать все его функции: во-первых, чувствительность, которая необходима для передачи информации из разных участков тела в головной мозг, во-вторых, двигательная функция, осуществляемая за счет сокращения скелетных мышц и, в-третьих, трофическая функция нерва, при поражении которой возникают так называемые «трофические изменения» тех или иных участков тела. Кроме этого, повреждение нерва может приводить к выраженному болевому синдрому, который часто требует специального лечения.
Безусловно, симптомы, характерные для заболеваний периферической нервной системы, такие как онемение, мышечная слабость и боль могут иметь другой генез и причину развития, которые врач должен определить для выработки правильной тактики лечения.
Для точной постановки диагноза врач может назначить обследование, включающее нейрофизиологические методы (cтимуляционная электронейромиография, игольчатая электромиография, вызванные потенциалы головного мозга) и методы нейровизуализации (МРТ, КТ, УЗИ).
Онемение
Cнижение чувствительности приводит к онемению какого-то участка тела, снижению контроля функции конечности, которое может восприниматься как неловкость руки или ноги и мешать пациенту выполнять привычные действия, особенно связанные с мелкими и точными движениями, так называемой мелкой моторикой. Длительное постоянное онемение лица, руки или ноги нередко изнуряет пациентов, переносится ими весьма болезненно и может сопровождаться страхом скрытой прогрессирующей болезни. Поэтому даже изолированное онемение требует быстрого и правильного лечения. Также снижение чувствительности может приводить к нарушению ходьбы, неустойчивости походки, когда пациент жалуется на то, что перестал ощущать опору и вынужден «штамповать» каждый свой шаг, а также на сложности в поддержании равновесия.
Мышечная слабость
Снижение мышечной силы приводит к слабости как отдельных, так и нескольких мышц, а также целых мышечных групп. Пациент может жаловаться на двоение в глазах, изменение голоса, ухудшение артикуляции, нарушение глотания, дыхания. Также могут иметь место жалобы на слабость в руках, когда человеку, к примеру, сложно выполнять привычные действия по застегиванию пуговиц на рубашке, поворачивать ключ в замке или владеть более профессиональными навыками: работа иголкой с ниткой, игра на музыкальном инструменте. Слабость в ногах может приводить к сложностям сесть/встать с низкого стула, и пациент вынужден опираться на руки при вставании или «плюхаться» в кресло при приседании. Нередко мышечная слабость может быть незаметна для пациента, например, так называемая «конская стопа» проявляется затруднением разгибания стопы, приводит к невозможности сделать полноценный шаг с опорой на пятку и не позволяет человеку бегать. Часто такая проблема не сопровождается болью и значимым онемением и выявляется родственниками пациента или при попытке перейти с шага на бег.
Трофические изменения
Трофическими изменениями называют изменения определенной части тела, возникшие в результате разрыва связи нерва с ограниченным участком тканей или органа. В результате возникают изменения на коже, волосяном покрове, ногтях, подкожно-жировой клетчатке и даже костях. При некоторых хронических болевых синдромах (синдром Зудека) кожа в соответствующей области истончается, мышцы атрофируются, изменяется сосудистая сеть, волосы и ноги становятся хрупкими, кости уменьшаются и истончаются.
Боль
Боль с точки зрения медицины – это неприятное сенсорное и эмоциональное переживание, связанное с истинным или потенциальным повреждением ткани или описываемое в терминах такого повреждения (определение международной ассоциации по изучению боли IASP). Таким образом, боль является сложным чувством, связанным с существующим или возможным органическим повреждением, поскольку обычно сопровождается эмоциональным переживанием. Болевой синдром значительно снижает качество жизни пациентов и требует регулярного приема обезболивающих препаратов или ограничений в движениях и повседневной деятельности человека. Порой боль беспокоит ночью и мешает полноценному сну и отдыху. Чтобы выявить причину боли, необходимо рассматривать множество факторов и уровней поражения, начиная с конечной веточки определенного нерва и продолжая поиск на более высоких уровнях плечевого или пояснично-крестцового сплетений, спинного мозга и иногда головного мозга.
Наиболее распространенные заболевания периферической нервной системы:
Поражение спинальных нервов (радикулопатия) . Чаще всего поражение спинальных нервов происходит межпозвонковыми грыжами, которые обычно встречаются в пояснично-крестцовом и реже в шейном отделе позвоночника. Проявляются болью в пояснице, шее с распространением боли в руку или ногу.
Стеноз (сужение) позвоночного канала , развивающийся обычно в пояснично-крестцовом отделе позвоночника, проявляется слабостью и болью в ногах, связанной с пребыванием в вертикальном положении или ходьбой на относительно небольшие расстояния.
Синдром лестничной мышцы со сдавлением пучков плечевого сплетения развивается в швейно-плечевой области. Проявляется болью, онемением в различных областях руки, плеча, реже груди и лопатки, также может возникать слабость и неловкость кисти. Синдром грушевидной мышцы - сильный спазм данной мышцы, расположенной рядом с седалищным нервом глубоко в ягодичной области, чаще встречается у людей с развитой мускулатурой, водителей. Проявляется болью по задней поверхности ноги до пятки, онемением.
Туннельные невропатии чаще возникают в области запястного, локтевого, голеностопного суставов, проявляются жжением, болью онемением в пальцах рук и реже ног, слабостью, неловкостью при выполнении мелкой моторики.
Синдром карпального канала является самым распространенным туннельным синдромом, при этом происходит сдавление срединного нерва в области запястья связками и сухожилиями. Проявляется жжением, болью, позже онемением во всех пальцах, кроме мизинца, симптомы усиливаются ночью и под утро.
Невропатия локтевого нерва происходит из-за сдавления локтевого нерва в области локтевого сустава. Проявляется онемением в мизинце и безымянном пальце, слабостью сгибания пальцев, гипотрофией некоторых мышц кисти. Чаще возникает у мужчин, бывает связана с хронической травмой локтя у спортсменов, вынужденным положением левой руки у водителей.
Невропатия малоберцового нерва (синдром конской стопы) проявляется слабостью разгибания стопы или повисшей стопой, обычно не сопровождается болью. Страдают чаще мужчины после 40 лет.
Невропатия лучевого нерва возникает после сна в неудобной позе, хирургического лечения перелома плечевой кости, так как нерв имеет множество изгибов на руке и отличается повышенной чувствительностью к сдавлениям.
Невропатия седалищного нерва возникает чаще у женщин после 50. Проявляется болью, онемением и слабостью в ноге, симптомы начинаются от ягодичной или поясничной области и спускаются далее по задней поверхности бедра и вниз до стопы. Причина может быть в хронических воспалительных изменениях сочленений тазовых костей, органов малого таза.
Плечевой плексит (воспаление плечевого сплетения, невралгическая амиотрофия) проявляется сильной и изматывающей болью, слабостью и онемением в плече и верхних отделах руки. Возникает после переохлаждения или недавно перенесенной вирусной инфекции, протекавшей с подъемом температуры. Боль беспокоит днем и ночью и обычно заставляет пациентов сразу обратиться к врачу.
Синдром Гийена-Барре (острая воспалительная демиелинизирующая полирадикулоневропатия) проявляется быстрым развитием слабости мускулатуры, онемением и восходящим характером симптомов. Заболевание обычно начинается симметрично со стоп ног и кистей рук, далее распространяется вверх по направлению к туловищу, и нередко приводит к развитию слабости дыхательной мускулатуры и остановке дыхания при отсутствии своевременного лечения. Прогноз обычно благоприятный при быстро назначенном и правильном лечении.
Травматические повреждения нервов, нервных сплетений, спинномозговых нервов, ганглиев и корешков возникают часто. Травмы нервных стволов, как правило, сочетаются с повреждением и других тканей, в частности с переломом костей, нередко со смещением их отломков. Так, при переломах основания черепа, костей лицевого черепа обычно страдают черепные нервы, при переломах ключицы — шейное и плечевое сплетения, при переломах плеча — лучевой нерв. Повреждения нервов или сосудисто-нервных пучков возможны при пулевых и осколочных ранениях, а также ранениях колющим и режущим оружием. Травматические повреждения нервов обычно сопровождаются формированием гематом, размозжением и окружающих мягких тканей.
Классификация
Возможности восстановления функций нерва, подвергшегося травматическому поражению, зависят от морфологических особенностей повреждения. По классификации исследовательской группы ВОЗ, травмы периферических нервных стволов дифференцируют по нескольким признакам.
По форме повреждения выделяют:
- перерыв;
- размозжение;
- сдавление нерва;
- сдавление с разрывом.
В зависимости от макроскопической картины, различают следующие виды травм периферического нервного волокна:
- полный перерыв;
- частичный перерыв;
- внутристволовую неврому;
- отечность нервного ствола без его перерыва;
- повреждения, когда нерв визуально не изменен.
По данным исследований выделяют варианты повреждения нервов:
- невропраксию;
- аксонотмезис;
- невротмезис.
Невропраксия — повреждение нерва, когда сохранена непрерывность нервных волокон, но нарушена функция. Прогноз благоприятный. Вариантом невропраксии есть сотрясение нерва, кратковременное сдавление или растяжение сосудисто-нервного пучка, вызвавшее развитие ишемической невропатии, преходящую блокаду аксотока, фрагментарную демиелинизацию нервных волокон, нарушение распространения импульсов.
Аксонотмезис — травматическое поражение нервного ствола, при котором присутствует перерыв аксонов с валлеровским перерождением нервных волокон дистальнее места повреждения, тогда как соединительнотканные структуры (эндоневрий, периневрий, эпиневрий) остаются сохранными. Возможна регенерация нерва со скоростью приблизительно 1 мм в сутки.
Невротмезис — повреждение нерва, сопровождаемое его полным разрывом. Чаще возникает как следствие тракционных травм или проникающих пулевых или осколочных ранений, резаных, рубленых или колотых ран. Клинически проявляется параличом, анестезией и быстро возникающими грубыми трофическими расстройствами ниже места повреждения. Спонтанная регенерация нередко невозможна из-за формирования между концами нервного ствола препятствующего ей соединительнотканного рубца. Это ведет к образованию невромы — клубка из регенерирующих аксонов, растущих из проксимального отрезка нерва. Восстановление функции нерва длительное, далеко не всегда полное.
Причины повреждения нервов и патогенез
Поражение нервных волокон при невротмезис или аксонотмезис сопровождается валлеровским перерождением. При этом происходит распад нервных волокон ниже уровня их рассечения. Дистальнее места поражения нерва дегенерируют осевые цилиндры и миелиновая оболочка, возникает пролиферация шванновских клеток. В мышцах, иннервируемых поврежденным нервным стволом, развивается прогрессирующий атрофический процесс. Регенерация нервных волокон медленная, при благоприятных условиях — до 1 мм в сутки. Данные изменения описал английский А. Уоллер (A. Waller, 1816-1870).
По патогенетической картине поражения периферических нервов дифференцируют следующие формы:
- сотрясение;
- ушиб;
- сдавление;
- растяжение (тракция);
- частичный перерыв нерва;
- полный перерыв.
Для решения вопроса о тактике лечения и прогнозе следует учитывать механизм травмы. По этому принципу выделяют следующие его варианты:
- повреждения нерва, вызванные режущим предметом; это часто ведет к частичному или полному рассечению нерва при ограниченности объема поражения окружающих тканей;
- локализованные повреждения тканей (сквозное пулевое ранение, колотая рана); нервный ствол редко разрывается, чаще происходит ушиб нерва, его растяжение, ишемия;
- растяжение нерва в связи с резким смещением конечности и растяжением ее суставов;
- ушиб или придавливание нерва;
- сдавление нерва повязкой, жгутом, лонгетой, отечными окружающими тканями;
- тракция и/или ушиб нерва в результате перелома трубчатых костей;
- повреждение нерва при инъекции;
- травма нервного ствола от ожога, отморожения, химических повреждений.
В процессе регенерации нерва, подвергшегося травматическому повреждению, возможно формирование невромы. Этому способствует образование по ходу регенерирующего нерва соединительнотканных рубцов, нарушающих разрастание нервных волокон в нужном направлении. В случаях разрастающаяся в культе неврома делает невозможным пользование протезом. Обычно ставят вопрос о реампутации с иссечением сформировавшейся невромы.
Симптомы повреждения нерва
При определении характера травматического повреждения нерва следует проявлять осторожность. При сотрясении и контузии нерва расстройство его функций может быть неполным. В таких случаях перкуссия мягких тканей по ходу нервного ствола ведет к появлению боли в месте повреждения и (при неполном перерыве входящих в его состав чувствительных волокон или при их регенерации) дистальнее этого места — возможный признак травматической невропатии или туннельного синдрома (симптом Тинеля).
Уточнению характера повреждения нервов способствует нейрофизиологическое обследование, определенную информацию можно получить при визуальном изучении состояния нервных стволов в процессе хирургической обработки ран, в случае выявления разрыва нервного ствола целесообразно сшивание его концов, иногда с применением аутотрансплантата.
При сотрясении нерва восстановление его функций начинается вскоре после травмы, через несколько недель функции восстанавливаются почти полностью. При изменениях, характерных для аксонотмезиса, нервные функции восстанавливаются одновременно с регенерацией аксонов.
Если произошел разрыв нерва с расхождением его концов, то восстановление его функций может задержаться, например, в связи с возникновением препятствия между отрезками нервного ствола (инородные тела, гематома, рубцевание). В таком случае исход регенерирующего процесса становится неблагоприятным. При отсутствии восстановления нерва в течение 2 мес следует обсудить вопрос об оперативном лечении — ревизии нерва и при необходимости его сшивании (неврорафия) после предварительного выделения нервного ствола из рубцов, сближения его концов. Если этого не сделано, то на проксимальном конце нервного ствола в зоне его разрыва вследствие регенерации аксонов образуется неврома.
Параличи, возникающие после относительно легких повреждений нервов принято называть физиопатиями. При этом со временем в месте иннервации пораженного нерва конечности возможно развитие атрофии кожи, особенно отчетливой в концевых фалангах соответствующих пальцев (так называемый симптом «обсосанных» пальцев С.Н. Давиденкова).
Как правило, повреждение нервов сопровождается интенсивной болью. Если в составе нервного ствола есть много вегетативных волокон (срединный, седалищный, большеберцовый нервы), то боли приобретают каузалгический характер (каузалгии — жгучие, резкие, трудно локализуемые, мучительные боли). При каузалгии больной испытывает некоторое облегчение, погружая травмированную конечность в холодную воду или укутывая ее мокрой тряпкой (симптом мокрой тряпки). При регенерации нерва сначала восстанавливаются тонкие (без-мякотные) нервные волокна (волокна С), на этом этапе в зоне иннервации сначала восстанавливается протопатическая чувствительность. Нервные волокна большого диаметра (волокна А), имеющие миелиновую оболочку, регенерируют позже, при этом восстанавливается практически нормальная, эпикритическая чувствительность.
Мышечные гипотрофии, вынужденные анталгические позы, изменение трофических процессов в тканях с нарушенной иннервацией, рефлекторные мышечные реакции при болевом синдроме нередко ведут к формированию контрактур. Нейротрофические расстройства могут обусловить гиперемию, отек, расстройства потоотделения, изменение оволосения, нарушение структуры ногтей, остеопороз и изъязвление.
После травматической или хирургической ампутации с последующим образованием невромы у больного может сохраняться ложное ощущение ампутированной конечности (фантомные ощущения), при этом она нередко представляется причудливо деформированной, необычной формы и размера. Ощущение отсутствующей части конечности сопровождается так называемой фантомной болью. Фантомная очень интенсивная, обычно жгучая, рвущая, напоминающая удары тока. Она может свидетельствовать о врастании регенерирующих волокон в рубец культи, развитии невромы.
Диагноз повреждения нерва ставят на основании результатов осмотра и клинических проявлений. Существенно информативны электродиагностика и электронейромиография.
Лечение повреждения нервов
Открытые травмы
При открытой травме показана обработка раны с ревизией поврежденного нерва, при необходимости его сшивание. До и после назначают антибактериальные ЛС. Показаны также витамины группы В, бендазол, ноотропные ЛС; в случае формирования грубых рубцов — биостимуляторы, гиалуронидаза. По показаниям назначают анальгетики, седативные ЛС, транквилизаторы и антидепрессанты. Проводят физиотерапию, в частности, введение лекарственных препаратов с помощью электрофореза или фонофореза. При отсутствии противопоказаний применяют пассивную, а затем и активную , в дальнейшем — , парафиновые и грязевые аппликации, гидротерапию, через 3-4 мес — курортное лечение.
Каузалгия
При каузалгии используют транквилизаторы, ненаркотические или наркотические анальгетики:
Алпразолам или Лоразепам + Диклофенак или
Кодеин + морфин + носкапин + папаверин + тебаин п/к по 10 мг, кратность введения и длительность терапии индивидуальна (при высшей разовой дозе 30 мг и высшей суточной дозе 100 мг), или
Трамадол в/в, в/м, внутрь по 50100 мг 4-6 раз/сутки, длительность терапии индивидуальна, или
Тримеперидин п/к по 10 мг 6-12 раз в сутки, длительность лечения индивидуальна (при высшей разовой дозе 40 мг и высшей суточной дозе 160 мг) или внутрь по 25 мг, кратность приема и длительность индивидуальна (при высшей разовой дозе 50 мг и высшей суточной дозе 200 мг). Иногда целесообразны новокаиновые блокады узлов, реконструктивные операции на нерве.
Фантомные боли
Особенно велики трудности при лечении фантомных болей. Обычно прибегают к ненаркотическим, а иногда и к наркотическим анальгетикам, общеукрепляющим препаратам и витаминным комплексам. Из физиотерапевтических методов применяют УВЧ-терапию, ультрафиолетовое кварцевое облучение в эритемных дозах, парафиновые аппликации, рентгенотерапию. В крайнем случае проводят реампутацию с целью улучшения состояния ампутационной культи.
Оценка эффективности лечения
Эффективность лечения зависит от тяжести повреждения нервного ствола, своевременности и адекватности проводимой терапии; ее оценивают в зависимости от восстановления утраченных функций.
Прогноз
Прогноз зависит от тяжести повреждения нерва.
Статью подготовил и отредактировал: врач-хирургОсновными клиническими формами поражения периферической нервной системы являются полиневропатии, т.е. множественное симметричное поражение периферических нервов; мононевропатии, при которых поражается отдельный нерв; радикулопатии - поражение корешков; ганглиониты - поражение узлов и плексопатии - поражение сплетений.
В зависимости от вовлеченности в патологический процесс структур нерва выделяют аксональное повреждение (поражение аксонального цилиндра), демиелинизацию (разрушение миелиновой оболочки), валлеровскую дегенерацию (дегенерация проксимального отдела нервного ствола при его поперечном пересечении).
По этиологическому признаку невропатии подразделяются на воспалительные, токсические, аллергические, травматические. Последние могут быть результатом повреждающего действия внешних причин или обусловлены эндогенными воздействиями, например сдавлением нервных стволов расположенными рядом структурами (мышцами, связками - так называемые туннельные невропатии). К этой группе можно отнести травмирование спинальных корешков деформированным межпозвонковым диском или костными разрастаниями - остеофитами (эта группа невропатий служит проявлением остеохондроза позвоночника и рассмотрена в специальном разделе).
Вопросы профилактики и лечения заболеваний периферической нервной системы в связи с их большой распространенностью и поражением главным образом лиц трудоспособного возраста являются актуальной проблемой медицины и имеют большое экономическое значение. В общей структуре заболеваемости населения эти заболевания занимают 3-е место после ОРЗ и бытового травматизма.
14.1. Полиневропатии
Полиневропатии (полирадикулоневропатии) - множественное поражение периферических нервов, проявляющееся периферическими параличами, нарушениями чувствительности, трофическими и вегето-
сосудистыми расстройствами. Это распространенный симметричный патологический процесс, обычно вовлекающий дистальные отделы конечностей и постепенно прогрессирующий в проксимальном направлении. Течение полиневропатий чрезвычайно разнообразно в зависимости от их этиологии и состояния организма. Выделяют острые, подострые и хронические полиневропатии.
Аксональные полиневропатии (аксонопатии)
Острые аксональные полиневропатии чаще всего связаны с отравлениями и являются частью тяжелой интоксикации мышьяком, фосфорорганическими соединениями, метиловым спиртом, угарным газом и т.д. Клиническая картина полиневропатий разворачивается обычно в течение 2-4 дней, состояние восстанавливается в течение нескольких недель.
Подострые аксональные полиневропатии. Развиваются за несколько недель, как бывает во многих случаях токсических и метаболических невропатий, но еще больше таких невропатий протекают длительно (месяцы).
Хронические аксональные полиневропатии прогрессируют в течение 6 мес и более. Развиваются чаще всего при хронических интоксикациях (алкоголь), авитаминозах (группы В) и системных заболеваниях (сахарный диабет, уремия, билиарный цирроз, амилоидоз, рак, лимфома, болезни крови, коллагенозы). Из лекарственных препаратов, оказывающих нейротропное действие и вызывающих развитие хронической аксональной полиневропатии, следует отметить метронидазол, амиодарон, фурадонин, изониазид.
Алкогольная полиневропатия наблюдается у злоупотребляющих спиртными напитками. Алкогольная полиневропатия развивается в поздних стадиях заболевания. В патогенезе основную роль играют токсическое действие алкоголя на нервы и нарушение в них обменных процессов. Изменения развиваются не только в спинальных и черепных нервах, но и в других отделах нервной системы (головном и спинном мозге).
Клинические проявления. Алкогольная полиневропатия чаще развивается подостро, реже - остро, обычно после значительного переохлаждения. Появляются парестезии в дистальных отделах конечностей, болезненность в икроножных мышцах. Боли усиливаются при сдавлении мышц и надавливании на нервные стволы (один из ранних симптомов алкогольной полиневропатии). Вслед за этим развиваются слабость и параличи конечностей, более выраженные в ногах. Поражаются преимущест-
венно разгибатели стопы. В паретичных мышцах быстро возникают атрофии (рис. 14.1). Сухожильные и периостальные рефлексы в начале заболевания могут быть повышенными, а их зоны расширены. При выраженной клинической картине имеется мышечная гипотония с резким снижением мышечно-суставного чувства. Возникает расстройство поверхностной чувствительности по типу «перчаток» и «носков». Расстройства глубокой чувствительности приводят к атактическим нарушениям. В сочетании с выпадением сухожильных и периостальных рефлексов клиническая картина напоминает сифилитическую сухотку спинного мозга. Могут наблюдаться вазомоторные, трофические и секреторные расстройства в виде гипергидроза, отеков дистальных отделов конечностей, нарушений их нормальной окраски и температуры. Из черепных нервов могут поражаться глазодвигательный, зрительный, реже - блуждающий нервы.
Стадия нарастания болезненных явлений обычно продолжается недели и даже месяцы. Затем наступает стационарная стадия, а при лечении - стадия обратного развития. В общей сложности заболевание продолжается от нескольких месяцев до нескольких лет. При исключении алкоголя прогноз обычно благоприятный. Прогноз становится серьезным при вовлечении в процесс сердечных ветвей блуждающего нерва, а также диафрагмального нерва.
Лечение. Обязательный отказ от алкоголя. Назначают витамины С, группы В, тиоктовую, липоевую и альфа-липоевую кислоты, физиотерапию, массаж.
Рис. 14.1. Полиневропатия. а - атрофия мышц кистей рук; б - атрофия мышц ног
Демиелинизирующие полиневропатии (миелинопатии)
Острая воспалительная демиелинизирующая полирадикулоневропатия (синдром Гийена-Барре) в большинстве случаев развивается после перенесенной острой инфекции. Заболевание рассматривается как аутоиммунное с деструкцией миелиновой оболочки, вторичной по отношению к клеточным иммунным реакциям. Возбудителями наиболее часто оказываются Campylobacter jejuni, цитомегаловирус, вирус Эпстайна-Барра и др. При гистологическом исследовании обнаруживается сегментарная демиелинизация, сочетающаяся с воспалительными инфильтративными изменениями в периферических нервах и корешках.
Клинические проявления. Заболевание начинается с появления общей слабости, субфебрильной температуры, болей в конечностях. У большинства больных за 2-3 нед до развития неврологической симптоматики имеется клиническая картина желудочно-кишечной или респираторной инфекции.
Отличительным признаком болезни служит мышечная слабость в конечностях, достигающая степени тетрапареза. Двигательные нарушения раньше возникают в ногах, а затем распространяются на руки. Возможны поражения преимущественно проксимальных отделов конечностей; при этом возникает симптомокомплекс, напоминающий миопатию. Могут возникать слабость лицевых мышц, поражение других черепных нервов и вегетативные нарушения. Нарушения функции нервов бульбарной группы при отсутствии дыхательной реанимации могут приводить к летальному исходу.
Появляются парестезии, боли в дистальных отделах рук и ног, иногда вокруг рта и в языке. Иногда боли опоясывающие. Тяжелые нарушения чувствительности возникают редко. Нервные стволы болезненны при пальпации. Могут выявляться симптомы натяжения (Ласега, Нери). Выражены вегетативные нарушения - похолодание и зябкость дистальных отделов конечностей, акроцианоз, гипергидроз, иногда имеются гиперкератоз подошв, ломкость ногтей. Большое клиническое значение имеют нарушения регуляции сосудистого тонуса, ортостатическая гипотензия, тахиили брадикардия.
Заболевание обычно развивается в течение 2-4 нед, затем наступает стадия стабилизации, а после этого - улучшение. Кроме острых форм могут встречаться подострые и хронические. В большинстве случаев исход заболевания благоприятный, но возможны формы по типу восходящего паралича Ландри с распространением параличей на мышцы туловища, рук и бульбарную мускулатуру.
Типична белково-клеточная диссоциация в цереброспинальной жидкости с повышением уровня белка до 3-5 г/л. Цитоз не более 10 клеток (лимфоциты и моноциты) в 1 мкл.
Лечение. Наиболее активным методом терапии является плазмаферез с внутривенным введением иммуноглобулина. Применяют также антигистаминные средства (димедрол, супрастин), витаминотерапию (группа В), антихолинэстеразные препараты (прозерин, галантамин). При подостром и хроническом течении используют кортикостероиды (преднизолон, дексаметазон, метилпреднизолон). Важное значение имеет уход за больным с тщательным контролем за состоянием дыхательной и сердечно-сосудистой систем. Дыхательная недостаточность в тяжелых случаях может развиваться очень быстро и без адекватной терапии приводит к смерти. Если у больного жизненная емкость легких оказывается менее 25-30% предполагаемого дыхательного объема или имеются бульбарные синдромы, рекомендуется интубация или трахеотомия для проведения ИВЛ. Выраженную артериальную гипертензию и тахикардию купируют применением бета-адреноблокаторов (пропранолол). При артериальной гипотензии внутривенно вводят жидкости с целью увеличения внутрисосудистого объема. Необходимо каждые 1-2 ч осторожно менять положение больного в постели. Острая задержка мочевыделения и расширение мочевого пузыря могут вызвать рефлекторные нарушения, приводящие к колебаниям АД и пульса. В таких случаях рекомендуется установка постоянного катетера. В восстановительном периоде назначают ЛФК для предупреждения контрактур, массаж, озокерит, парафин, четырехкамерные ванны.
Дифтерийная полиневропатия. Через 1-2 нед после начала заболевания возникают признаки поражения черепных нервов бульбарной группы: парез мускулатуры мягкого нёба, языка, расстройства фонации, глотания; возможно нарушение дыхания, особенно при вовлечении в процесс диафрагмального нерва. Поражение блуждающего нерва может обусловить брадиили тахикардию, аритмию. Нередко вовлекаются в процесс глазодвигательные нервы, что проявляется расстройством аккомодации. Реже наблюдается парез наружных глазных мышц, иннервируемых III, IV и VI черепными нервами. Полиневропатия в конечностях обычно проявляется поздними (на 3-4 неделе) вялыми парезами с расстройством поверхностной и глубокой чувствительности, что приводит к сенситивной атаксии. Иногда единственным проявлением поздней дифтерийной полиневропатии служит выпадение сухожильных рефлексов.
Если ранние проявления невропатии черепных нервов при дифтерии связаны с непосредственным попаданием токсина из очага поражения, то поздние проявления невропатии периферических нервов объясняются гематогенным распространением токсина. Лечение этиотропное и симптоматическое.
Подострые демиелинизирующие полиневропатии. Это приобретенные невропатии гетерогенного происхождения; их течение волнообразное, рецидивирующее. От острых демиелинизирующих полиневропатий они отличаются темпом развития, течением, отсутствием четких провоцирующих моментов.
Хронические демиелинизирующие полиневропатии встречаются чаще, чем подострые. Это наследственные, воспалительные, лекарственные невропатии, а также другие приобретенные формы при сахарном диабете, гипотиреозе, диспротеинемиях, множественной миеломе, раке, лимфоме и др. Часто при указанных заболеваниях, особенно при сахарном диабете, электрофизиологическое исследование дает картину смешанных аксонально-демиелинизирующих процессов.
Диабетическая полиневропатия развивается у больных сахарным диабетом. Полиневропатия может быть первым проявлением сахарного диабета или возникает через много лет после его начала. Синдром полиневропатии встречается почти у половины больных сахарным диабетом.
Патогенез. Наиболее существенными механизмами развития невропатии являются ишемия и метаболические нарушения в нерве вследствие гипергликемии. Выраженность неврологических нарушений соответствует степени расстройств углеводного обмена. Имеется генетическая предрасположенность к развитию невропатии при сахарном диабете.
Клиническая картина может проявляться поражением отдельных нервов (мононевропатия, множественная невропатия), в том числе черепных (краниальная невропатия), или диффузным симметричным поражением периферических нервных стволов или корешков (сенсорная, моторная, вегетативная полиневропатия). Ранними проявлениями полиневропатии могут быть ослабление вибрационной чувствительности и снижение ахилловых рефлексов. Эти явления могут существовать многие годы. Возможно острое или подострое поражение отдельных нервов, чаще бедренного, седалищного, локтевого или срединного, а также глазодвигательного, тройничного и отводящего. Нарушения иннервации взора чаще наблюдаются у больных старше 50 лет. У больных отмечаются боли, нарушения чувствительности и парезы мышц, иннер-
вируемых соответствующими нервами. У ряда больных имеется выраженное поражение многих нервов конечностей с чувствительными нарушениями и парезами, преимущественно в ногах. Боли часто обостряются под влиянием тепла и в покое. Нередко нарушается вегетативная иннервация. Если процесс прогрессирует, боли нарастают, становятся невыносимыми, появляются участки кожи, окрашенные в фиолетовый и черный цвет, гангрена тканей. Часто возникают трофические язвы и явления остеоартропатии, сопровождающиеся деформацией стоп.
Течение диабетической полиневропатии обычно прогрессирующее. Иногда ей сопутствуют признаки так называемой висцеральной полиневропатии в виде нарушения иннервации внутренних органов с появлением ортостатической гипотензии, нейрогенного мочевого пузыря, импотенции.
Лечение. Эффективная терапия сахарного диабета важна для предупреждения начальных проявлений диабетической полиневропатии. Целесообразно введение витаминов С, группы В, антиагрегантов (пентоксифиллин, ксантинола никотинат и др.), ангиопротекторов (ангинин), антихолинэстеразных препаратов (пиридостигмин, галантамин), антиоксидантов (препараты витаминов А, Е), препаратов тиоктовой и альфалипоевой кислот. Сложная проблема - лечение полинейропатических болей у больных сахарным диабетом. С этой целью используют антиконвульсанты (карбамазепин, габапентин), антидепрессанты. Положительный эффект дают физиотерапевтические процедуры, массаж и ЛФК.
14.2. Многоочаговые невропатии
При многоочаговых (мультифокальных) невропатиях одновременно или последовательно в патологический процесс вовлекаются отдельные нервные стволы, частично или полностью поражаемые в течение нескольких дней, месяцев или лет. Основной патологический процесс при данном заболевании развивается в нескольких очагах сразу и по случайному «выбору»; при усугублении заболевания наблюдается тенденция к развитию неврологических дефектов не столько разбросанно и многоочагово, сколько слитно и симметрично. Для правильной диагностики следует обращать внимание на ранние симптомы невропатий и их динамику, а также на соматические, кожные и другие расстройства, поскольку эти симптомы могут быть проявлением системного заболевания.
У 1 / 3 взрослых больных имеется картина демиелинизирующего процесса. Чаще всего многоочаговая демиелинизирующая невропатия становится проявлением хронической воспалительной демиелинизирующей полирадикулоневропатии. У 2 / 3 больных многоочаговая мононевропатия имеет аксональное происхождение. Чаще всего патогенетической основой этой формы является не воспаление, а ишемия, она бывает следствием генерализованных васкулитов, ревматоидного артрита и других системных заболеваний соединительной ткани.
Невропатии при заболеваниях соединительной ткани и васкулитах. При ревматоидном артрите периферическая невропатия возникает при длительном и тяжелом течении болезни. Сначала возникают чувствительные нарушения, в дальнейшем развивается тяжелая сенсомоторная невропатия.
При системной красной волчанке может развиваться генерализованная полиневропатия или множественная мононевропатия (поражение различных нервов, иннервирующих нижние и верхние конечности). При мононевропатии чаще в процесс вовлекаются нервы, иннервирующие стопу.
При узелковом периартериите невропатии имеют форму множественных мононевритов. Может также развиваться острая полиневропатия, сходная с синдромом Гийена-Барре.
Одним из первых проявлений амилоидоза может быть так называемая амилоидная полиневропатия (при семейных формах встречается в 90% случаев). Появляются боли и онемение в руках и ногах, снижается чувствительность по периферическому типу, затем присоединяются вялые парезы рук и ног с дистальными мышечными атрофиями, снижением или выпадением сухожильных рефлексов. Иногда образуются трофические язвы конечностей. Полиневропатия обусловлена не только поражением сосудов, но и отложением амилоида в эндо- и периневрии. Мышцы поражаются также вследствие отложения в них амилоидных масс, приводящего к их уплотнению и сопровождающегося значительной слабостью типа миопатической. Часто (в 40-75% случаев) поражаются мышцы языка.
При синдроме Шегрена наблюдается умеренно выраженная симметричная дистальная сенсорная невропатия. Возможна изолированная тригеминальная невралгия. Считается, что в механизме поражения периферических нервов играют роль явления васкулита, свойственного заболеваниям соединительной ткани.
Лечение. Проводится терапия основного заболевания, при показаниях применяют глюкокортикоиды; назначают ангиопротекторы, антиок-
сиданты, антиагреганты. В восстановительном периоде показаны ЛФК, лечебный массаж, метаболические и антихолинэстеразные средства.
14.3. Мононевропатии
В основе поражения отдельных нервов чаще всего лежит внешняя травма либо компрессия нервного ствола, реже бывает инфекционная природа заболевания. Предрасполагающими факторами служат поверхностное расположение нерва или его прохождение в узких костных, мышечно-связочных каналах. При атеросклерозе, сахарном диабете, узелковом периартериите и других коллагенозах мононевропатии обусловлены поражением сосудов.
Невропатия лицевого нерва
Заболевание может иметь воспалительное, компрессионное, ишемическое происхождение. Наиболее уязвимым отрезком нерва является тот, который расположен в узком извитом канале длиной 30-33 мм, где вследствие отека, вызванного воспалением, может наступить его сдавление. Заболевание провоцируют переохлаждение, травма и инфекция. Невропатия может быть осложнением отита, мезотимпанита, паротита, воспалительных процессов в мозге, но может быть и результатом нейротропной вирусной инфекции (опоясывающего герпеса).
Клинические проявления. Поражение лицевого нерва сопровождается параличом или парезом мимической мускулатуры. Крайне редко встречается двустороннее поражение нерва. За 1-2 дня до развития двигательных расстройств могут наблюдаться легкие или умеренные боли и парестезии в области уха и сосцевидного отростка, если поражен лицевой нерв до отхождения барабанной струны. Реже боли возникают спустя 2-5 дней после развития паралича мимической мускулатуры и держатся 1-2 нед. Особенно сильные боли отмечаются при поражении лицевого нерва на уровне узла коленца.
Клиническая картина невропатии лицевого нерва во многом зависит от уровня поражения. При поражении корешка лицевого нерва в области его выхода из мозгового ствола в области мостомозжечкового угла клиническая картина невропатии VII нерва может сочетаться с симптомами поражения тройничного и вестибулокохлеарного нервов. Поражение лицевого нерва в костном канале до отхождения большого
каменистого нерва кроме паралича мимической мускулатуры сопровождается уменьшением слюно- и слезоотделения вплоть до сухости глаза (ксерофтальмия), снижением надбровного и корнеального рефлексов, расстройством вкуса, гиперакузией. Поражение до отхождения стременного нерва дает ту же симптоматику, но вместо сухости глаза слезоотделение повышается; если лицевой нерв поражается дистальнее отхождения стременного нерва, то гиперакузия отсутствует. Поражение барабанной струны приводит к нарушению вкусовой чувствительности на одноименных передних 2 / 3 языка. При поражении лицевого нерва после выхода из шилососцевидного отверстия преобладают двигательные расстройства.
В большинстве случаев прогноз заболевания благоприятный. Полное выздоровление наступает примерно у 75% больных, но по прошествии 3 мес вероятность восстановления значительно уменьшается. Более благоприятен прогноз тогда, когда нерв поражается после выхода из шилососцевидного отверстия, но лишь при отсутствии отогенных факторов, хронического воспаления околоушной слюнной железы. При отогенных и травматических невропатиях восстановление может вообще не наступить. Относительно благоприятно течение рецидивирующих невропатий лицевого нерва, но каждый последующий рецидив протекает тяжелее предыдущего, восстановление функций затягивается и становится неполным. Через 2-3 мес при любой форме заболевания может развиться контрактура мимических мышц. При этом глазная щель сужена, мимические складки, особенно носогубная, подчеркнуты, в пораженных мышцах возможны миоклонические подергивания.
Лечение. При острых поражениях лицевого нерва назначают в первую очередь противовоспалительную и противоотечную терапию, спазмолитические средства, витамины группы В, большие дозы никотиновой кислоты. Из противовоспалительных средств в первые дни применяют глюкокортикоиды, предупреждающие развитие контрактур (преднизолон по 30-60 мг/сут). Используется введение гидрокортизона на область шилососцевидного отростка методом фонофореза. Можно применить нестероидные противовоспалительные средства (индометацин). При болевом синдроме назначают анальгетики.
Дальнейшие лечебные мероприятия должны быть направлены на ускорение регенерации пораженных нервных волокон и восстановление проводимости сохранившихся, на предупреждение атрофии мимических мышц, профилактику контрактур. С 5-7 дня заболевания назначают тепловые процедуры: УВЧ-терапию, парафиновые, озокеритовые и
грязевые аппликации на здоровую и пораженную стороны лица. В подостром периоде назначают лечебную гимнастику, массаж мимической мускулатуры, рефлексотерапию (иглотерапию). Лечение проводится под контролем тонуса мимической мускулатуры с целью предупреждения контрактур. При их формировании возможно локальное введение ботулинического токсина (ботокс).
Возможно хирургическое вмешательство в случаях, не поддающихся консервативной терапии, - декомпрессия нерва в костном канале, невролиз и сшивание нерва (его пластика), корригирующие операции на мимических мышцах при их контрактурах.
Синдром узла коленца (синонимы: ганглионит узла коленца, невралгия узла коленца, синдром Ханта) вызывается вирусом. Проявляется характерной для ганглионитов триадой: герпетическими высыпаниями, болевым синдромом и гипестезией в зоне иннервации узла. Появляются серозные высыпания в области барабанной полости, перепонки, наружного слухового прохода, ушной раковины, козелка, противокозелка, области слуховой трубы, язычка, нёба, миндалины. Периодические или постоянные боли возникают преимущественно в области уха, но нередко распространяются на затылок, лицо, шею. Вследствие вовлечения проходящих рядом волокон лицевого нерва могут наблюдаться симптомы его поражения в виде пареза мимической мускулатуры, снижения вкуса на передних 2 / 3 языка, ощущения шума, звона в ухе. Заболевание может длиться несколько недель. В большинстве случаев прогноз в отношении выздоровления благоприятный, хотя бывают рецидивы.
Лечение. При неосложненном течении ганглионита (ограниченные высыпания, сохранные двигательные и чувствительные функции) лечение симптоматическое (анальгетики, местно - антисептики). В более тяжелых случаях показано раннее назначение противовирусных препаратов (ацикловир, фамцикловир). Ацикловир вводят внутривенно по 5 мг/кг 3 раза в сутки 5-7 дней, затем назначают внутрь по 1600-2000 мг/сут в течение 2 нед.
Невропатии периферических нервов
Невропатия лучевого нерва. Среди нервов верхней конечности лучевой нерв поражается чаще других. Основная причина - сдавление, как правило, на границе средней и нижней трети плеча у места прободения нервом латеральной межмышечной перегородки. Травматизация происходит во время сна, когда больной спит, положив руку под голову или
под туловище, в частности, при очень глубоком сне, связанном с опьянением. Возможно поражение при переломах плечевой кости, сдавлении жгутом, неправильно произведенной инъекции в наружную поверхность плеча, особенно при аномальных расположениях нерва, неправильном использовании костылей («костыльный» паралич). Реже причиной становятся инфекция (сыпной тиф, грипп) и интоксикация (свинцом, алкоголем).
Клинические проявления определяются уровнем поражения лучевого нерва. При поражении в подмышечной ямке и верхней трети плеча возникает паралич иннервируемых им мышц (рис. 14.2): при поднимании руки вперед кисть свисает («висячая» кисть); I палец приведен ко II; невозможны разгибание предплечья и кисти, снижение чувствительности I, II и частично III пальцев выражено нерезко, чаще наблюдаются парестезии. При поражении лучевого нерва в средней трети плеча сохраняются разгибание предплечья, локтевой рефлекс; сохранена чувствительность на плече при обнаружении остальных описанных выше симптомов. При поражении нерва в нижней трети плеча и в верхней трети предплечья может сохраняться чувствительность на задней поверхности предплечья, выпадает функция разгибателей кисти и пальцев и нарушается чувствительность на тыле кисти. Диагностические тесты повреждения лучевого нерва:
1) в положении стоя с опущенными руками невозможны супинация кисти и отведение I пальца;
2) невозможно одновременное прикосновение к плоскости тылом кисти и пальцами;
3) если кисть лежит на столе ладонью вниз, то не удается положить III палец на соседние пальцы;
4) при разведении пальцев (кисти прижаты друг к другу ладонными поверхностями) на пораженной кисти они не отводятся, а сгибаются и скользят по ладони здоровой кисти.
Невропатия локтевого нерва среди поражений нервов плечевого сплетения по частоте занимает
 Рис. 14.2.
Поражение левого лучевого нерва
Рис. 14.2.
Поражение левого лучевого нерва
второе место. Компрессия нерва на уровне локтевого сустава может локализоваться в локтевой борозде позади медиального надмыщелка или у места выхода нерва, где он сдавливается фиброзной аркой, натянутой между головками локтевого сгибателя запястья (синдром локтевого нерва). Причиной компрессии нерва в области локтевого сустава может быть работа с опорой локтями о станок, верстак, письменный стол и даже при длительном сидении с положением рук на подлокотниках кресел. Изолированное поражение нерва наблюдается при переломах внутреннего мыщелка плеча и при надмыщелковых переломах. Компрессия нерва может возникать и на уровне запястья. Иногда поражение нерва наблюдается при сыпном и брюшном тифе и других острых инфекциях.
Клинические проявления. Появляются онемение и парестезии в области IV и V пальцев, а также по локтевому краю кисти до уровня запястья. По мере развития болезни наступает снижение силы в приводящих и отводящих мышцах пальцев. Кисть при этом напоминает «когтистую лапу»: вследствие сохранности функции лучевого нерва основные фаланги пальцев резко разогнуты, а в связи с сохранной функцией срединного нерва согнуты средние фаланги, V палец обычно отведен (рис. 14.3). Атрофируются мелкие мышцы кисти - межкостные, червеобразные, thenar и hypothenar. Отмечается гипестезия или анестезия в области ульнарной половины IV и всего V пальца с ладонной стороны, а также V, IV и половины III пальца на тыле кисти.
Диагностические тесты повреждения локтевого нерва:
1) при сжатии кисти в кулак V, IV и отчасти III пальцы сгибаются не полностью;
2) при плотно прилегающей к столу кисти «царапание» мизинцем по столу невозможно;
3) в этом же положении кисти невозможны разведение и приведение пальцев, особенно IV и V;
 Рис. 14.3.
Поражение правого локтевого нерва (а, б)
Рис. 14.3.
Поражение правого локтевого нерва (а, б)
4) попытка сжать лист бумаги выпрямленными I и II пальцами невозможна вследствие отсутствия сгибания концевой фаланги I пальца.
Невропатия срединного нерва. Изолированное поражение срединного нерва встречается реже, чем локтевого. Наблюдается при компрессии в надмыщелковом кольце (в области надмыщелка плечевой кости и супракондилярой части ее эпифиза), в запястном канале (гипертрофированной поперечной связкой). Причиной могут быть повреждения при инъекциях в локтевую вену, резаные раны выше лучезапястного сустава на ладонной поверхности, профессиональное перенапряжение кисти (синдром запястного канала) у гладильщиц, столяров, зубных врачей и др. На плече нерв может быть сдавлен «шпорой», расположенной на внутренней поверхности плечевой кости на 5-6 см выше медиального надмыщелка (обнаруживается на рентгенограммах).
Клинические проявления. Боли в I, II, III пальцах и по внутренней поверхности предплечья, обычно каузалгические, интенсивные. Поверхностная чувствительность нарушается в области радиальной части ладони и на ладонной поверхности I, II, III пальцев и половины IV пальца. Нарушается пронация, ослабляется ладонное сгибание кисти, нарушаются сгибание I, II и III пальцев и разгибание срединных фаланг II и III пальцев. Наиболее отчетливо выявляется атрофия мышц в области возвышения I пальца, в результате чего он устанавливается в одной плоскости со II пальцем; это приводит к развитию формы кисти, напоминающей «обезьянью лапу» (рис. 14.4).
Диагностические тесты повреждения срединного нерва:
1) при сжимании кисти в кулак I, II и отчасти III пальцы не сгибаются;
2) при прижимании кисти ладонью к столу царапающие движения II пальцем невозможны;
3) больной не может вращать I палец вокруг другого (симптом мельницы) при скрещенных остальных пальцах;
4) нарушено противопоставление I и V пальцев. При компрессии нерва в запястном канале перкуссия в области его проекции в лучезапястном суставе вызывает боль, иррадиирущую в пальцы (симптом Тинеля).
 Рис. 14.4.
Поражение срединного нерва
Рис. 14.4.
Поражение срединного нерва
Лечение. Назначают витамины группы В, антихолинэстеразные препараты, препараты никотиновой, тиоктовой кислот. Применяют физио-, бальнеотерапию, массаж, ЛФК, рефлексотерапию, электростимуляцию. При стойких туннельных синдромах вводят кортикостероиды в область предполагаемой компрессии нервного ствола (гидрокортизон). В случае неэффективности консервативной терапии следует обсуждать вопрос о хирургической декомпрессии нервов.
14.4. Плексопатии
Плечевое сплетение часто поражается вследствие травмы при вывихе головки плечевой кости, ранения этой области, высоком наложении на плечо кровоостанавливающего жгута, травме сплетения между ключицей и I ребром или головкой плеча во время операций под ингаляционным наркозом с заложенными за голову руками, давлении ложки акушерских щипцов на сплетение у новорожденных или растяжении сплетения при родоразрешающих манипуляциях. Сплетение может сдавливаться костной мозолью после перелома ключицы лестничными мышцами (скаленус-синдром Наффцигера), шейными ребрами.
Клинические проявления. При поражении всего плечевого сплетения возникают периферический паралич (парез) и анестезия (гипестезия) плеча и предплечья. Изолированное повреждение верхнего первичного ствола сплетения приводит к параличу и атрофии проксимальных мышц руки - дельтовидной, двуглавой, внутренней плечевой, плечелучевой и короткого супинатора (верхний паралич Дюшенна-Эрба). Вследствие этого невозможны отведение верхней конечности в плечевом суставе и сгибание в локтевом. Движения пальцев руки и самой кисти сохраняются. Больные жалуются на боли и парестезии по наружному краю плеча и предплечья. В этой зоне отмечается снижение чувствительности. При поражении нижнего первичного ствола сплетения возникает паралич, а затем и атрофия мелких мышц кисти, сгибателей кисти и пальцев (нижний паралич Дежерин-Клюмпке). Движения плеча и предплечья сохранены в полном объеме. Отмечается гипестезия на кисти и пальцах (зона локтевого нерва) и по внутренней поверхности предплечья.
Следует иметь в виду, что симптоматика, сходная с клинической картиной поражения плечевого сплетения, может наблюдаться при шейном остеохондрозе и плечелопаточном периартрите (синдром Дюплея). Болезненное ограничение движений в плечевом суставе, особенно при
отведении и внутренней ротации, обусловлено воспалительными изменениями периартикулярных тканей, сухожилий надостной мышцы или подакромиальной синовиальной сумки.
Лечение. Назначают анальгетики, витамины группы В, С, препараты никотиновой, тиоктовой кислот, антихолинэстеразные средства. Большое значение имеют массаж, ЛФК, рефлексотерапия, физиотерапия. При травматическом повреждении стволов плечевого сплетения возникают показания к реконструктивным микрохирургическим операциям.
14.5. Туннельные мононевропатии
Сдавление нервных стволов в костных каналах расположенными рядом тканями, в частности, гипертрофированными связками, ведет к развитию туннельной невропатии.
Синдром запястного канала. К числу наиболее часто встречающихся туннельных невропатий относится синдром сдавления срединного нерва в запястном канале. Он чаще развивается у лиц, деятельность которых требует повторных сгибательных и разгибательных движений в кисти или длительного ее сгибания (машинопись, игра на пианино или виолончели, работа с отбойным молотком и др.). Вероятность развития синдрома выше у лиц, страдающих соматическими заболеваниями, которые проявляются метаболическими невропатиями (сахарный диабет, уремия). Этот симптомокомплекс может развиваться при ревматоидном артрите, гипотиреозе, амилоидозе и других заболеваниях. Чаще болеют женщины вследствие природной узости канала.
Клинические проявления. Появляются онемение и парестезии I, II, III пальцев кисти. Сначала онемение преходящее, а в дальнейшем становится постоянным. Часто отмечаются ночные боли, распространяющиеся с кисти на предплечье, иногда до локтевого сустава. При поднимании руки вверх боли и онемение усиливаются. При перкуссии срединного нерва в зоне запястного канала возникает парестезия кисти (положительный симптом Тинеля). Сгибание кисти (признак Фалена) усиливает симптоматику. Отмечаются умеренное снижение болевой и температурной чувствительности первых трех пальцев кисти, слабость мышцы, противопоставляющей I палец, иногда ее атрофия. Выявляются электромиографические признаки денервации различной выраженности в мышцах, иннервируемых срединным нервом, снижение скорости проведения импульса по его ветвям к кисти.
Невропатия бедренного нерва может быть обусловлена его сдавлением в месте выхода в области паховой связки. Больные жалуются на боли в паху, которые иррадиируют по передневнутренней поверхности бедра и голени. Пальпация области проекции нервного ствола кнутри от передней поверхности верхней подвздошной ости усиливает имеющуюся боль с соответствующей иррадиацией. С течением времени развиваются гипестезия этой области и гипотрофия, а затем и атрофия четырехглавой мышцы бедра, которые могут сочетаться с локальной гипестезией.
Невралгия наружного кожного нерва бедра проявляется мучительными болезненными ощущениями по передненаружной поверхности бедра (болезнь Рота). Причиной является сдавление нерва при выходе из забрюшинного пространства.
Синдром грушевидной мышцы. Седалищный нерв может сдавливаться спазмированной грушевидной мышцей. Боли жгучие, сильные, сопровождаются парестезиями, распространяются по наружной поверхности голени и стопы, усиливаются при внутренней ротации бедра, сгибании в тазобедренном и коленном суставах у обследуемого, лежащего на животе, при пальпации грушевидной мышцы.
Невропатия большеберцового и малоберцового нервов. Общий малоберцовый нерв или его ветви, большеберцовый нерв могут поражаться на уровне головки малоберцовой кости. Компрессия возникает при неправильном положении конечности, в частности при сидении с закинутой ногой на ногу. К заболеванию предрасполагают сахарный диабет, диспротеинемия, васкулит и др. Невропатия проявляется слабостью тыльного сгибателя стопы, затруднением поворота стопы кнаружи. Отмечается онемение наружной поверхности голени и стопы. Больные ходят, шлепая стопой. Снижена чувствительность в области наружной поверхности голени и стопы. Поражение большеберцового нерва и его ветвей может быть обусловлено ущемлением за внутренней лодыжкой, а также на стопе в зоне предплюсневого канала. Поражение передних ветвей большеберцового нерва ведет к слабости сгибания стопы и пальцев, появлению боли, гипестезии, парестезий вдоль подошвы и основания пальцев стопы. При поражении медиальной ветви подошвенного нерва отмечаются парестезии в медиальной части стопы, латеральной - на ее наружной поверхности.
Лечение. В первую очередь необходимо лечить заболевание, лежащее в основе развития синдрома запястного канала. Для улучшения регионального кровообращения назначают вазоактивные препараты, антиагреганты (трентал, ксантинол, ацетилсалициловая кислота) в сочетании с
нестероидными противовоспалительными и диуретическими средствами. Больным с выраженными парестезиями показано назначение карбамазепина (200 мг 2-3 раза в день). На ранних этапах может быть достигнуто улучшение путем локального введения суспензии гидрокортизона (или дипроспана), в том числе совместно с анестетиками. В ряде случаев положительный эффект достигается ортопедической коррекцией, использованием мануальной терапии (например, при синдроме грушевидной мышцы).
При неэффективности консервативной терапии возникают показания к оперативному лечению.
14.6. Невралгии черепных и спинальных нервов
Невралгия - клинический синдром, проявляющийся признаками раздражения периферического нерва или корешка при его сохранной функции. Различают невралгии черепных (тройничного, языкоглоточного) и спинальных (межреберных) нервов.
Невралгия тройничного нерва относится к числу наиболее распространенных и наиболее мучительных болевых синдромов. Невралгия тройничного нерва - заболевание преимущественно людей пожилого и старческого возраста; чаще страдают женщины. В большинстве случаев невралгия симптоматическая, обусловлена сдавлением корешка тройничного нерва проходящим рядом сосудом - артерией, веной (например, петлей верхней мозжечковой артерии), объемными образованиями (опухоль) этой области. Возможна компрессия ветвей тройничного нерва при выходе из костных каналов на поверхности черепа. Невралгия часто развивается после перенесенного ганглионита (постгерпетическая невралгия). Намного реже встречается эссенциальная невралгия.
Заболевание проявляется внезапно возникающими приступами резчайших, пронизывающих болей в зоне иннервации тройничного нерва или отдельных его ветвей (чаще II и III ветви). Приступы кратковременные, обычно не более минуты. В отдельных случаях приступы следуют один за другим, но возможны длительные периоды ремиссии. Во время приступа могут наблюдаться вегетативные симптомы: покраснение лица, потливость, слезотечение, усиленное потоотделение. Возможно рефлекторное сокращение мышц лица. Больные принимают своеобразные позы, задерживают дыхание, сдавливают болезненную часть или растирают ее пальцами. На кожных покровах лица слизистой
оболочки ротовой полости имеются триггерные точки или зоны, прикосновение к которым провоцирует болевой приступ. При обследовании органических симптомов не выявляется. Во время приступа и после него может отмечаться болезненность при надавливании в точках выхода ветвей тройничного нерва.
Боли в зоне иннервации V нерва могут быть следствием воспалительного процесса (неврит V нерва). Источник инфекции в этих случаях - процесс в ротовой полости (пародонтоз, кариес, остеомиелит), придаточных пазухах носа, базальные менингиты. Боли в этом случае отличаются большим постоянством, для них менее типична пароксизмальность, при исследовании обычно выявляется гипестезия в соответствующей области лица.
Невралгия языкоглоточного нерва. Причиной может явиться сдавление корешка языкоглоточного нерва сосудистой петлей. Проявляется приступами острых пронизывающих болей (аналогичных наблюдаемым при невралгии тройничного нерва) в области глотки, миндалин, корня языка, ухе. Боли обычно провоцируются разговором, глотанием и жеванием. При неэффективности лекарственного лечения показана декомпрессия языкоглоточного и блуждающего нервов.
Лечение. При невралгии тройничного нерва препаратом выбора является карбамазепин, применение которого начинают с 200 мг в день, затем дозу увеличивают (по 200 мг 3-4 раза в день). Возможно применение габапентина (100 мг 2-3 раза в сутки), баклофена (по 5-10 мг 3 раза в день). В некоторых случаях положительный эффект дают физиотерапия, рефлексотерапия. При симптоматических невралгиях, обусловленных воспалительным процессом, необходимо лечение локального процесса, в последующем целесообразно применение рассасывающей терапии, физиотерапевтических процедур.
При неэффективности лекарственной терапии возникают показания к хирургическому лечению с целью блокировать импульсы, которые могут вызывать приступ невралгии, или устранить саму причину невралгии (сосудистая компрессия корешка).
Невралгия черепных и спинальных нервов при опоясывающем герпесе. Заболевание вызывается вирусом ветряной оспы (Varicella zoster), чаще возникает у пожилых людей, но может встречаться в любом возрасте. Вирус персистирует в организме многие годы, активируясь при выраженном снижении иммунитета.
Появляются пузырьковые высыпания на коже или слизистых оболочках на эритематозно-отечном основании, распространяющиеся в
зоне сегментарной иннервации. Поражаются один или несколько рядом расположенных спинномозговых ганглиев и задних корешков. Заболевание наиболее часто локализуется в области груди, реже поражает глазную ветвь тройничного нерва.
Клинические проявления. Продромальный период длится 2-3 дня, в это время отмечаются недомогание, повышение температуры тела, желудочно-кишечные расстройства. Часто эти явления оказываются нерезко выраженными. Затем возникают боли и зуд в зоне иннервации пораженных узлов и корешков. Боль жгучая, постоянная, приступообразно усиливающаяся. Одновременно или через несколько дней развивается гиперемия кожи или слизистой оболочки в зоне соответствующих дерматомов, а через 1-2 дня появляется группа папул, окруженных красным ободком. Папулы превращаются в пузырьки, наполненные серозной жидкостью. Если пузырьки высыпают на роговице, может развиться кератит с последующим понижением зрения вплоть до слепоты. При поражении коленчатого узла возникает синдром Ханта. В зоне высыпаний остаются пигментные рубчики, которые могут исчезнуть. Заболевание длится 3-6 нед и может проходить бесследно. Тяжелыми осложнениями являются серозный менингит, миелит и менингоэнцефаломиелит. У некоторых больных, особенно у лиц пожилого возраста, возникает постгерпетическая невралгия (межреберная или тригеминальная).
Вся нервная система человека условно разделена на две части: центральную (ЦНС) и периферическую.
ЦНС является главной координирующей и управляющей структурой располагается централизованно в виде спинного и головного мозга.
Периферическая нервная система (ПНС) – отдел нервной системы человека, который располагается за пределами головного или спинного мозга и представлен совокупностью огромного количества , окончаний и микроганглионарных образований, служащих для передачи информации от ЦНС к каждой точке человеческого тела и обратно.
ПНС устроена как огромное количество датчиков и проводящих электрические сигналы нейронных кабелей, по которым импульсы достигают ЦНС. Все они состоят из нервных клеток и их отростков, складывающиеся в отдельные нервы, которые, в свою очередь, соединяются в пучки и более крупные нервные волокна, ведущие в спинной или напрямую в головной мозг.
Центральные периферические нервы ведущие в головной мозг называются черепными и насчитывают 12 пар. Все они присоединяются к особому органу, головного именуемому мостом и расположенному в центре главной структуры человеческой нервной системы.
Спинальных нервов немного больше:
- 1 сросшаяся пара ведёт к копчиковому отделу.
- 5 к крестцу.
- 5 пар в поясничном отделе.
- 12 в грудном и 8 в шейном
Все они крепятся к спинному мозгу при помощи нервных корешков, которые представляют собой сегменты, состоящие из аксонов, принимающих сигналы от спинного мозга, отростков, передающих сигналы к спинному мозгу, а также моторных и чувствительных центров.

Сами периферические нервы состоят из вегетативных и соматических нервов. Последние являются проводниками сигналов от рецепторов к ЦНС или приказов от ЦНС мышцам, а вегетативные, отвечающие за бессознательную работу организма, в свою очередь, делятся на три подгруппы:
- Симпатическую, отвечающую за возбуждение работы органов.
- Парасимпатическую, наоборот, успокаивающую.
- Метасимпатическую, подсистему относительно свободную от управления ЦНС, так как она представлена отдельными комплексами нервных клеток, не отчитывающихся перед ней и не влияющих на неё, стимулирующих автоматическую сократительную деятельность полых внутренних органов: сердце, лёгкие, мочевой пузырь и т.п.
Функции
Функции периферической системы крайне разнообразны и не менее важные, чем у ЦНС, так как эти нервы осуществляют рецепторную чувствительность, начиная от внутренних ощущений или тактильных и заканчивая слухом, зрением и обонянием, также они служат проводниками управляющих сигналов от ЦНС к внутренним органам и мышцам, а также осуществляют непосредственное управление деятельностью некоторых внутренних органов (метасимпатический отдел ПНС).
Нарушения работы
Заболевания периферической нервной системы вызывают потерю, либо нарушение тех или иных её функций: чувствительность, двигательная активность, осуществление функционирования каких-либо органов или рефлексов.
Нарушение чувствительности при патологиях не всегда выглядит как её полная или частичная потеря, иногда, напротив, происходит усиление раздражения, а как следствие – чувствительности, но намного чаще наблюдается её искажение в виде мурашек, странных ощущений, сильного болевого симптома и т.п. В случае проблем с или нервом, куда он впадает, человек страдает от тошноты, головокружения, нарушений координации.

Так как ПНС у человека состоит из множества разветвляющихся нервов, похожих на ветви дерева, отдельные части которых отвечают только за одну функцию, то размер нарушений напрямую зависит какой именно по старшинству нерв поражается. Так, если повреждён маленький, отвечающий, скажем за сгибание большого пальца ноги, то соответственно будет утеряна только эта функция, а если повреждён седалищный или бедренный, куда впадают все нервы, отвечающие за ногу, то при его повреждении можно потерять работоспособность всей конечности, в том числе даже таких маленьких органов, как потовые железы на ней.
Каким заболеваниям подвержена ПНС
Абсолютно все болезни периферической системы можно разделить на два подвида:
- Невралгии – или их частей, которые не приводят к разрушению его ткани и к гибели нейронов.
- Невриты – воспаления или травмы, из-за которых разрушается его целостность, структура либо происходит гибель отдельных нервных клеток.
Отличительная особенность этих подвидов заключается в том, что запущенная невралгия может легко перейти в неврит, когда под действием длительного воспаления начинается гибель нейронов, а неврит может возникнуть самостоятельно из-за сильных негативных воздействий.
Невралгии – заболевания нервной системы со средней опасностью, так как вызывают временные нарушения работы нерва, которые проходят вместе с патологией.
Лечение довольно простое в большинстве случаев и вполне может выглядеть как терапия народными методами или физиотерапия, особенно на начальных этапах развития недуга. Неврит – наоборот, серьёзное поражение периферических окрнчаний, которое может привести к полной потере функциональной активности нерва навсегда, так как не способны к регенерации.
Невриты и невралгии не отличаются по своей симптоматике, которая представлена нарушениями работы нерва, при этом у каждого нерва будут свои симптомы, сильно зависящие от области его ответственности. Отделить одну патологию от другой можно только при помощи детального обследования, без которого понять повреждён нерв или только воспалён довольно трудно.

У невритов и невралгий существует три вида классификации, основанных на топографически-анатомическому признаку, происхождению недуга и по принадлежности к конкретному нерву.
Прежде всего, различают по названию поражённого нерва: неврит или невралгия троичного нерва, седалищного, бедренного, зрительного и т.п. Так как в организме миллионы нервных волокон, то это перечисление можно продолжать долго, но обычно патологии маленьких нервов незаметны даже для самого больного, если они единичны и рассредоточены. Говоря о неврите или невралгии, почти всегда подразумевают заболевания крупных основных нервов, симптоматику которых невозможно не заметить, а потеря их функциональности может привести к потере жизненно важных функций.
На втором месте стоит классификация по этиологии поражения:
- Воспаление инфекционного характера.
- Инфекционно-аллергические.
- Токсические.
- Компрессионно-ишемические – защемления.
- Травматические.
- Наследственные.
- Дисциркуляторные – вызванные нарушением кровообращения, а как следствие плохим снабжением клеток нерва, либо близлежащих тканей.
- Дисметаболические – нарушенный обмен веществ, ведущий к гибели нервных клеток.
Топографически - анатомическая классификация:
- Мультиневрит – неврит множества нервов. Мультиневралгия встречается крайне редко.
- Полиневрит – неврит нескольких.
- Мононеврит – неврит одного нерва.
- Радикулит – воспаление корешков спинальных нервов.
- Фуникулит – воспаление нервных канатиков, находящихся в спинном мозге, но являющихся частью ПНС, так как по ним сигналы идут в ЦНС или обратно.
- Плексит – воспаление нервных сплетений.

Причины патологий
Причиной, вызвавшей поражение периферических нервов, может стать любое негативное влияние на организм, достаточно сильное, чтобы вызвать перевозбуждение нейронов и их воспаление либо гибель.
Конкретные разновидности причин заболеваний ПНС легко понять из их классификации по этиологическому признаку:
- Воспаление инфекционного характера, которые вызывают микроорганизмы.
- Воспаления по причине термического воздействия, в большинстве случаев – переохлаждения.
- Инфекционно-аллергические поражения вызываются аллергическим воспалением, отягощённым развитием инфекции в тканях нерва или близлежащих к нему.
- Аллергические невралгии и невриты.
- Токсические – воспаление нервной ткани или гибель нейронов по причине отравления вредными веществами, в том числе токсинами инфекционных микроорганизмов, а также длительного или сильного алкогольного злоупотребления. Чаще всего токсические поражения вызывают поли или мультиневриты.
- Радиационные.
- Компрессионно-ишемические – защемления нерва окружающими тканями, опухолями, гематомами, абсцессами и т.д.
- Травматические – ушиб нерва, вибрационное воздействие или любая другая его травма. Травмы нерва практически всегда являются причинной невритов, а не невралгий, если только причиной невралгии не стала травма окружающих тканей.
- Наследственные причины заболеваний нервной системы являются целой отраслью медицины, но чаще всего в случае неврита они представлены нарушением строения самого нерва, а в случае невралгий – окружающих его тканей, когда немного отличающиеся от нормы связки кости или мышцы вырастают и начинают давить на нерв.
- Дисциркуляторные нарушения ведут к нехватке питания или кислородному голоданию клеток нерва либо близлежащих тканей из-за чего они начинают страдать, а затем отмирать.
- Дисметаболические причины оказывают тоже само действие, только выраженное не в местном влиянии на отдельный участок тканей, а на весь организм.

Диагностика
Перед тем как начать лечение любого недуга, необходимо понять его причину. В случае с невритами и невралгиями диагноз довольно часто ставиться после обычного осмотра у невролога, так как симптоматика заболевания каждого нерва зачастую уникальна. Чтобы подтвердить подозрение, врач ожжет провести некоторые рефлекторные тесты.
А вот чтобы выявить причину и степень недуга ожжет понадобиться определённое обследование:
- Общие анализы для выявления воспалительных процессов и возможного возбудителя, нарушений обмена веществ.
- Обследование на патологии кровообращения.
- УЗИ, рентген, томография для обнаружения физической причины, способной вызвать заболевание нерва.
- Электромиография – исследование проводимости нерва для определения степени разрушения его структуры, а также конкретного места.
Лечение
Лечение любого заболевания периферической нервной системы начинается с определения и ликвидации её причины, для чего могут использоваться всевозможные методы, от лекарственной противовоспалительной терапии до хирургического вмешательства, которое применяется в основном для ликвидации защемления нерва различными новообразованиями или разросшимися окружающими тканями. Иногда нейрохирургия применяется как лечение нерва, получившего невосполнимое повреждение на одном определённом участке, когда изымается не поддающаяся восстановлению часть, а концы нервного волокна сшиваются между собой.

Помимо основных методов, поражение требует симптоматической терапии, прежде всего в виде приёма анестетиков, препаратов, улучшающих проводимость и стимулирующих работу нерва, улучшающих кровообращение и т.д.
Лечение народными средствами чаще всего применяется при невралгиях, как наименее вредный для организма, но весьма действенный способ. При невритах народная медицина служит вспомогательной терапией или восстановительной, так как пускать на самотёк начавшееся разрушение тканей не желательно.
Физиотерапия в виде массажа, рефлексотерапии и физкультуры также позволяет избавиться от патологии во многих случаях, так как с её помощью можно избавиться от защемления, отёка или улучшить кровообращение, что положительно скажется как в случае с дисциркуляторными нарушениями, так и во время воспаления.
При сильных невралгиях или невритах врач порой назначает курс иных физиотерапевтических методов в виде аппаратного лечения.
Может ли ПНС восстанавливаться?
После определённого возраста, нервные клетки человека перестают делиться, а потому восстановление физической структуры нерва возможно лишь за счёт стволовых клеток. Но зачастую процесс замещения погибших нейронов, трансформировавшимися стволовыми клетками слишком незначителен, чтобы можно было о нём говорить.
Восстановление функций нервной системы человека как центральной, так и периферической в основном происходит за счёт перераспределения обязанностей между оставшимися нейронами, путём образования новых связей между оставшимися клетками, а также выпусканию ими новых отростков, за счёт которых можно даже восстановить потерянную чувствительность.
Сейчас учёные работают над новым методом человека путём использования трансплантируемых стволовых клеток, но этот метод пока теоретический.

Чтобы побудить нервную систему восстанавливаться, нужно убедить организм в необходимости данного действия, так как природа крайне экономична и не будет ничего вырабатывать без необходимости. Для этого применяется физиотерапии в виде гимнастики с упором на больной нерв, массажа и рефлексотерапии.
Последствия заболеваний и прогноз
Чаще всего, заболевания ПНС довольно хорошо лечатся, особенно при своевременном обращении и соблюдении всех предписаний. Наибольшую трудность составляют полиневриты, причины которых практически всегда крайне серьёзны.
Самый неблагоприятный прогноз при данных патологиях – невосполнимая утрата нерва, вместе с его функциями, что может привести к потере чувствительности, двигательной активности и способностью управлять зоной его ответственности. Такой исход возможен только при отсутствии лечения, в случае неграмотного самолечения, а также из-за слишком тяжёлых поражений.